Thiếu hụt ornithine transcarbamylase (OTC) là một rối loạn chuyển hóa bẩm sinh hiếm gặp nhưng cực kỳ nguy hiểm, do cơ thể không thể loại bỏ amoniac - chất độc hại tích tụ trong máu. Ở trẻ sơ sinh, bệnh thường khởi phát sớm và diễn tiến nhanh, dẫn đến nhiều biến chứng nặng nếu không được phát hiện kịp thời. Việc nhận biết sớm các dấu hiệu và đưa trẻ đi khám ngay khi nghi ngờ đóng vai trò quan trọng trong bảo vệ sức khỏe và tính mạng của trẻ.
Thiếu hụt ornithine transcarbamylase (OTC) là gì?
Thiếu hụt ornithine transcarbamylase là một rối loạn chuyển hóa bẩm sinh thuộc nhóm rối loạn chu trình ure (urea cycle disorders), xảy ra khi cơ thể không tạo đủ enzym OTC để chuyển hóa amoniac - chất độc sinh ra từ quá trình phân giải protein. Ở người bình thường, enzym này hoạt động hiệu quả giúp đào thải amoniac qua nước tiểu. Tuy nhiên, ở người mắc bệnh, amoniac tích tụ nhanh trong máu, gây nhiễm độc thần kinh và có thể dẫn đến các biến chứng nguy hiểm, đặc biệt ở trẻ sơ sinh trong những ngày đầu sau sinh.
Bệnh thường gặp nhất ở trẻ sơ sinh, đặc biệt là bé trai, do gen OTC nằm trên nhiễm sắc thể X nên các bé trai chỉ có một bản sao gen dễ bị ảnh hưởng nặng. Bé gái có thể mang gen bệnh, nhưng do có hai nhiễm sắc thể X, biểu hiện thường nhẹ hơn hoặc chỉ xuất hiện khi có yếu tố kích phát như sốt, nhiễm trùng hay ăn quá nhiều đạm. Việc hiểu rõ nhóm đối tượng dễ mắc giúp cha mẹ chủ động theo dõi và phát hiện sớm các dấu hiệu bất thường ngay từ những ngày đầu đời của trẻ.
>>> Xem thêm: Các dị tật bẩm sinh thường gặp
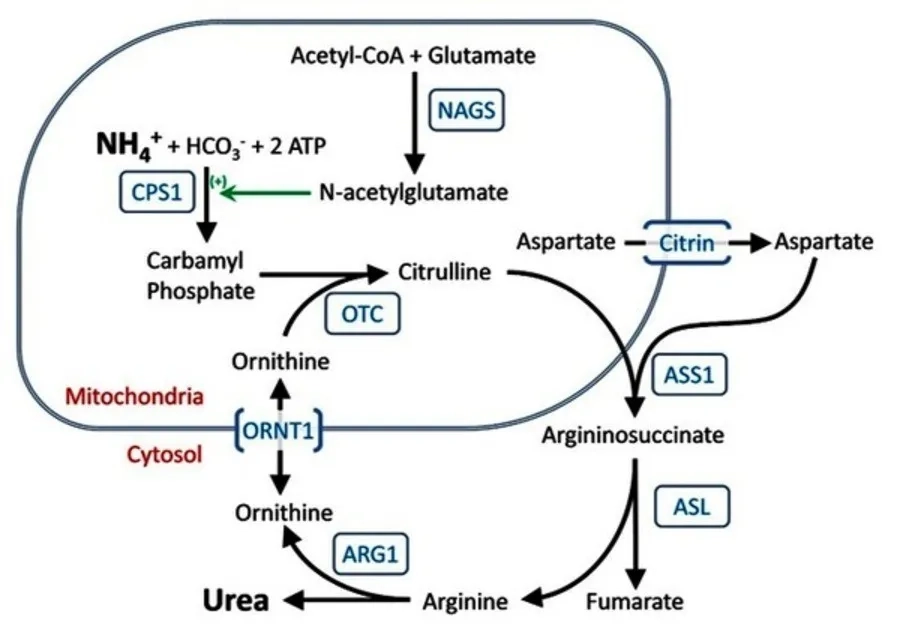
Thiếu hụt OTC xảy ra khi enzym OTC không đủ để chuyển hóa amoniac thành ure, khiến chất độc tích tụ trong máu
Nguyên nhân gây thiếu hụt OTC ở trẻ
Nguyên nhân chính của thiếu hụt ornithine transcarbamylase (OTC) là các thay đổi (biến thể) trong gen OTC nằm trên nhiễm sắc thể X, khiến cơ thể không sản xuất đủ enzym OTC để thực hiện chu trình ure. Khi enzym bị giảm hoặc mất hoạt tính, amoniac không được chuyển hóa thành ure mà tích tụ trong máu, gây nhiễm độc thần kinh và dẫn đến các biểu hiện cấp tính rất nặng ở trẻ sơ sinh.
Enzym OTC (ký hiệu EC 2.1.3.3) được mã hóa bởi gen OTC. Gen này nằm trên cánh ngắn của nhiễm sắc thể X, tại vị trí Xp11.4. Đây là gen quan trọng của chu trình ure và cũng là vị trí ghi nhận rất nhiều biến thể gây bệnh. Các nghiên cứu cho thấy gen OTC có thể gặp hơn 500 dạng biến thể. Chính sự đa dạng này khiến biểu hiện bệnh ở trẻ không đồng nhất, có trẻ khởi phát nặng ngay sau sinh, nhưng cũng có trẻ chỉ xuất hiện triệu chứng muộn khi gặp yếu tố kích phát.
Bệnh có thể được di truyền từ cha mẹ sang con theo kiểu lặn liên kết nhiễm sắc thể X, trong đó mẹ thường là người mang gen bệnh mà không biểu hiện hoặc chỉ biểu hiện nhẹ. Khi người mẹ mang biến thể gen, mỗi lần mang thai sẽ có 50% khả năng truyền gen bệnh cho con. Con trai nhận nhiễm sắc thể X từ mẹ, nên nếu mang biến thể gen sẽ dễ bị ảnh hưởng nặng do không có nhiễm sắc thể X thứ hai bù trừ. Ngược lại, con gái có hai nhiễm sắc thể X nên có thể chỉ trở thành người mang gen hoặc biểu hiện bệnh ở mức độ nhẹ hơn, tùy thuộc vào hiện tượng bất hoạt nhiễm sắc thể X trong cơ thể.
Các yếu tố làm khởi phát hoặc làm nặng thêm thiếu hụt OTC ở trẻ
Mặc dù thiếu hụt OTC là bệnh di truyền bẩm sinh, nhiều trẻ mang biến thể gây bệnh mức độ nhẹ hoặc khởi phát muộn chỉ biểu hiện triệu chứng khi gặp các yếu tố kích phát. Những yếu tố này làm tăng sản sinh amoniac hoặc khiến cơ thể không thể kiểm soát amoniac như bình thường, từ đó gây ra các đợt tăng độc tính cấp tính.
1. Nhịn ăn kéo dài
Khi trẻ nhịn ăn quá lâu, cơ thể thiếu năng lượng. Nó buộc phải "đốt" protein để bù đắp. Điều này tạo ra amoniac - nhiều hơn những gì cơ thể trẻ thiếu hụt OTC có thể xử lý. Kết quả: một đợt tăng amoniac nguy hiểm có thể ập đến bất cứ lúc nào.
2. Chế độ ăn giàu protein
Nạp vào cơ thể quá nhiều protein trong thời gian ngắn khiến lượng amoniac tạo ra đột ngột tăng cao. Do enzym OTC hoạt động kém hoặc thiếu hụt, trẻ không thể chuyển hóa lượng amoniac này, dẫn đến nôn ói, mệt mỏi hoặc rối loạn ý thức.

Chế độ ăn quá giàu protein có thể làm tăng nguy cơ bùng phát triệu chứng ở trẻ thiếu hụt OTC
3. Nhiễm trùng, sốt
Nhiễm trùng làm tăng nhu cầu chuyển hóa và thúc đẩy tình trạng dị hóa protein (quá trình cơ thể 'đốt' chính protein của mình để lấy năng lượng khi thiếu thức ăn) trong cơ thể. Điều này dẫn đến tăng sản xuất amoniac, khiến trẻ dễ rơi vào cơn tăng độc tính, đặc biệt là trong giai đoạn sốt cao.
4. Phẫu thuật hoặc căng thẳng chuyển hóa
Phẫu thuật lớn, gây mê hoặc căng thẳng chuyển hóa sau mổ có thể kích hoạt cơ thể dị hóa mạnh hơn - và đẩy trẻ vào đợt tăng amoniac nguy hiểm. Ở trẻ thiếu hụt OTC, đây là yếu tố nguy cơ quan trọng gây tăng amoniac đột ngột và cần được theo dõi chặt chẽ.
5. Mang thai (ở phụ nữ mang gen bệnh)
Phụ nữ mang gen thiếu hụt OTC có thể xuất hiện triệu chứng trong thai kỳ hoặc sau sinh, đặc biệt là giai đoạn hậu sản khi cơ thể trải qua sự thay đổi chuyển hóa mạnh. Những thay đổi này có thể làm tăng amoniac và gây nguy hiểm nếu không được kiểm soát đúng cách.
Dấu hiệu trẻ bị thiếu hụt OTC cha mẹ cần nhận biết
Thiếu hụt ornithine transcarbamylase (OTC) có thể xuất hiện ở nhiều thời điểm khác nhau trong cuộc đời trẻ, không chỉ trong giai đoạn sơ sinh. Dựa vào thời điểm khởi phát và mức độ biểu hiện, bệnh được chia thành ba dạng: dạng sơ sinh, dạng trung cấp, và dạng muộn. Mỗi dạng có những dấu hiệu đặc trưng riêng mà cha mẹ cần nắm rõ, để nhận biết sớm và kịp thời đưa trẻ đi khám.
1. Dấu hiệu dạng sơ sinh (xuất hiện trong 30 ngày đầu đời)
Đây là dạng nặng nhất, thường khởi phát sớm chỉ trong 24 - 72 giờ sau sinh, khi cơ thể trẻ bắt đầu chuyển hóa protein và lượng amoniac tăng nhanh. Do hệ thần kinh của trẻ sơ sinh còn rất nhạy cảm, tình trạng tăng amoniac có thể tiến triển nhanh và gây biến chứng nguy hiểm nếu không can thiệp kịp thời. Nếu bạn nhận thấy con có bất kỳ biểu hiện nào dưới đây trong những ngày đầu đời, hãy đưa con đến cơ sở y tế ngay:
- Bú kém hoặc bỏ bú, ngủ nhiều bất thường.
- Nôn ói liên tục, đặc biệt sau mỗi lần bú.
- Thở nhanh, thở gấp hoặc khó thở.
- Lơ mơ, ít phản ứng, trẻ khó đánh thức hoặc ngủ li bì.
- Giảm trương lực cơ, trẻ mềm, yếu, ít vận động.
- Quấy khóc kích thích rồi nhanh chóng li bì.
- Co giật hoặc rối loạn ý thức, trường hợp nặng có thể dẫn đến hôn mê.

Thiếu hụt OTC ở trẻ sơ sinh là dạng nặng nhất, thường khởi phát sớm và dễ gây biến chứng nguy hiểm
2. Dấu hiệu dạng trung cấp (khởi phát từ 1 tháng đến 16 tuổi)
Dạng trung cấp có mức độ biểu hiện đa dạng hơn và không rầm rộ như dạng sơ sinh. Triệu chứng thường xuất hiện khi trẻ gặp yếu tố kích phát như sốt, nhiễm trùng, nhịn ăn hoặc ăn quá nhiều đạm. Bệnh có thể diễn tiến âm thầm trong thời gian dài nên rất dễ bị chẩn đoán nhầm sang các bệnh lý tiêu hóa hoặc thần kinh khác. Một số dấu hiệu thường gặp gồm:
- Nôn ói tái diễn, không rõ nguyên nhân hoặc xuất hiện mỗi khi trẻ ăn nhiều protein.
- Đau đầu lặp lại, có thể tăng lên sau bữa ăn giàu đạm hoặc khi trẻ mệt.
- Mệt mỏi, giảm tập trung, học hành sa sút, dễ buồn ngủ.
- Thay đổi hành vi thoáng qua, như kích thích, cáu gắt hoặc lơ mơ.
- Thở nhanh hoặc thở bất thường - biểu hiện của tình trạng tăng amoniac trong máu.
- Các cơn tăng amoniac cấp, gây rối loạn ý thức hoặc co giật, đôi khi bị nhầm với viêm não - màng não.
Ở dạng trung cấp, trẻ thường có khoảng thời gian khỏe mạnh xen kẽ với các đợt triệu chứng bộc phát, khiến việc phát hiện bệnh trở nên khó khăn nếu không chú ý kỹ.
3. Dấu hiệu dạng muộn (xuất hiện sau 16 tuổi)
Dạng muộn là thể nhẹ nhất của thiếu hụt OTC và thường không được phát hiện cho đến khi người bệnh gặp yếu tố kích phát. Triệu chứng xuất hiện âm thầm, mức độ nhẹ và dễ bị nhầm với stress, đau đầu mãn tính hoặc rối loạn tiêu hóa thông thường. Tuy nhiên, nếu không nhận biết sớm, người bệnh vẫn có nguy cơ gặp các đợt tăng amoniac cấp. Một số dấu hiệu điển hình bao gồm:
- Đau đầu kéo dài hoặc đau đầu tái diễn, dễ nhầm với migraine.
- Nôn ói từng đợt, đặc biệt sau các bữa ăn giàu protein hoặc khi nhịn đói.
- Mệt mỏi, uể oải, giảm khả năng tập trung, ảnh hưởng đến học tập và công việc.
- Lú lẫn nhẹ, phản ứng chậm, đôi khi thay đổi hành vi thoáng qua.
- Tăng amoniac cấp khi có yếu tố kích phát, như nhiễm trùng, stress nặng, phẫu thuật hoặc sử dụng thuốc gây tăng amoniac (valproate, topiramate…).
- Dù dạng muộn có thể nhẹ hơn, người bệnh vẫn cần theo dõi và kiểm soát tốt để tránh biến chứng nặng về sau.
Nếu con bạn đang có bất kỳ dấu hiệu nào kể trên, đừng chờ đợi. Gọi ngay 1900 886648 để được tư vấn khẩn cấp từ bác sĩ chuyên khoa.
Biến chứng nguy hiểm nếu không phát hiện sớm
Thiếu hụt ornithine transcarbamylase (OTC) có thể dẫn đến nhiều biến chứng nghiêm trọng, nếu không được chẩn đoán và can thiệp kịp thời. Khi amoniac trong máu tăng cao và kéo dài, cơ thể, đặc biệt là não bộ sẽ bị ảnh hưởng trực tiếp. Trẻ sơ sinh và trẻ nhỏ là nhóm dễ tổn thương nhất vì não đang phát triển mạnh, rất nhạy cảm với độc tính amoniac. Một số biến chứng nguy hiểm có thể xảy ra gồm:
1. Khuyết tật trí tuệ và chậm phát triển
Amoniac tích tụ quá lâu trong máu không chỉ là chất độc hóa học - nó đang âm thầm tấn công từng tế bào thần kinh của con bạn. Não bộ đang phát triển mạnh ở trẻ nhỏ đặc biệt dễ tổn thương, và những tổn thương này có thể để lại di chứng suốt đời. Não bộ đang phát triển mạnh ở trẻ nhỏ đặc biệt dễ tổn thương, và những tổn thương này có thể để lại di chứng suốt đời. Trẻ có thể chậm nói, chậm vận động, giảm khả năng học tập hoặc gặp khó khăn trong việc ghi nhớ và tiếp thu kiến thức.
2. Bại não hoặc rối loạn vận động
Tổn thương não do amoniac tăng quá cao có thể ảnh hưởng đến các vùng điều khiển vận động, dẫn đến bại não hoặc rối loạn cử động. Trẻ có thể gặp tình trạng tăng hoặc giảm trương lực cơ, khó giữ thăng bằng, yếu liệt tay chân hoặc co cứng cơ. Những rối loạn này gây khó khăn trong sinh hoạt, học tập và vận động hằng ngày, đồng thời có thể kéo dài suốt đời.

Trẻ có thể bị bại não hoặc rối loạn vận động
3. Hôn mê
Nếu não bộ bị nhiễm độc amoniac ở mức nghiêm trọng, trẻ có thể rơi vào hôn mê. Đây là biến chứng cực kỳ nguy hiểm, thường xảy ra trong các đợt tăng amoniac cấp tính, đặc biệt ở trẻ sơ sinh. Nếu không được cấp cứu ngay, hôn mê có thể dẫn đến tổn thương não không hồi phục hoặc suy đa cơ quan.
4. Tử vong
Trong những trường hợp nghiêm trọng nhất, đặc biệt khi bệnh không được chẩn đoán sớm hoặc amoniac tăng quá nhanh, trẻ có thể tử vong do phù não nặng, suy hô hấp hoặc rối loạn chuyển hóa nghiêm trọng. Nguy cơ tử vong cao nhất ở trẻ sơ sinh, khi bệnh tiến triển chỉ trong vài giờ và biến chứng xảy ra rất nhanh.
Trẻ bị nghi ngờ thiếu hụt OTC cần làm xét nghiệm gì?
Khi trẻ có dấu hiệu nghi ngờ thiếu hụt ornithine transcarbamylase (OTC) như nôn ói nhiều, bú kém, lơ mơ, co giật hoặc tăng amoniac máu (hyperammonemia) không rõ nguyên nhân, bác sĩ sẽ chỉ định một số xét nghiệm chuyên sâu để xác định chẩn đoán. Việc thực hiện các xét nghiệm này càng sớm càng tốt giúp hạn chế tổn thương não và giảm nguy cơ biến chứng lâu dài.
1. Xét nghiệm amoniac máu
Xét nghiệm amoniac máu là bước đầu tiên và quan trọng nhất khi nghi ngờ trẻ bị thiếu hụt OTC. Xét nghiệm này giúp đo nồng độ amoniac trong máu - chất độc có thể tăng rất nhanh khi chu trình ure bị rối loạn.
Ở trẻ bình thường, mức amoniac được giữ ở ngưỡng an toàn nhờ quá trình chuyển hóa hiệu quả. Tuy nhiên, ở trẻ thiếu hụt OTC, amoniac thường tăng cao vượt mức cho phép, đặc biệt trong các đợt cấp. Nếu nồng độ amoniac tăng nhanh, trẻ dễ rơi vào tình trạng lơ mơ, quấy khóc bất thường, co giật hoặc hôn mê.
Xét nghiệm amoniac máu giúp bác sĩ biết mức độ nặng của tình trạng. Đây cũng là bước định hướng để chỉ định các xét nghiệm tiếp theo như: axit amin huyết tương, orotic acid niệu và phân tích gen OTC.
2. Xét nghiệm khí máu, đường huyết và điện giải
Nhóm xét nghiệm này giúp bác sĩ đánh giá nhanh tình trạng chuyển hóa toàn thân của trẻ khi nghi ngờ thiếu hụt OTC. Khí máu động mạch cho biết mức độ toan - kiềm, từ đó xác định trẻ có đang gặp rối loạn chuyển hóa nặng hay không. Đồng thời, đo đường huyết giúp loại trừ hạ đường huyết - một nguyên nhân khác cũng có thể gây lơ mơ hoặc co giật.
Bên cạnh đó, điện giải và lactate hỗ trợ đánh giá mức độ mất cân bằng chuyển hóa và mức độ nặng của tình trạng hiện tại. Kết quả của các xét nghiệm này rất quan trọng để bác sĩ nhanh chóng lựa chọn phương án xử trí phù hợp, đặc biệt trong những trường hợp cấp cứu.
3. Xét nghiệm axit amin huyết tương và axit hữu cơ trong nước tiểu
Xét nghiệm này giúp đánh giá các bất thường trong những chất chuyển hóa liên quan trực tiếp đến chu trình ure. Định lượng axit amin huyết tương có thể cho thấy sự thay đổi nồng độ của các axit amin như citrulline hoặc arginine - những chất thường bị ảnh hưởng khi enzym OTC thiếu hụt.
Song song đó, phân tích axit hữu cơ trong nước tiểu giúp phân biệt thiếu hụt OTC với các rối loạn chuyển hóa khác có biểu hiện tương tự. Khi kết hợp hai xét nghiệm này cùng với kết quả amoniac máu, bác sĩ có thể định hướng rõ ràng hơn đến nhóm bệnh lý rối loạn chu trình ure và quyết định các bước chẩn đoán tiếp theo.
4. Xét nghiệm orotic acid trong nước tiểu
Đây là xét nghiệm có giá trị gợi ý đặc hiệu khi nghi ngờ trẻ bị thiếu hụt OTC. Khi enzym OTC không hoạt động hiệu quả, các chất trung gian trong chu trình ure bị ứ đọng và chuyển hướng sang tạo orotic acid, khiến nồng độ chất này trong nước tiểu tăng cao.
Vì vậy, mức orotic acid tăng kết hợp với amoniac máu cao là dấu hiệu quan trọng giúp bác sĩ định hướng đến rối loạn chu trình ure, đặc biệt là thiếu hụt OTC. Xét nghiệm này thường được thực hiện song song với các xét nghiệm chuyển hóa khác để tăng độ chính xác trong chẩn đoán.

Xét nghiệm orotic acid trong nước tiểu giúp nhận diện rối loạn chu trình ure
5. Xét nghiệm di truyền (phân tích gen OTC)
Xét nghiệm di truyền cho phép xác định trực tiếp các thay đổi (biến thể) trên gen OTC, từ đó khẳng định chẩn đoán thiếu hụt OTC một cách chính xác. Bằng cách phân tích ADN, bác sĩ có thể phát hiện các biến thể gây bệnh. Nếu tìm thấy biến thể, kết quả này không chỉ giúp xác định nguyên nhân bệnh, mà còn hỗ trợ tư vấn di truyền cho cha mẹ và anh chị em, để phát hiện người mang gen bệnh trong gia đình.
Tuy nhiên, cần lưu ý rằng, khoảng 20% bệnh nhân có biểu hiện giảm hoạt động enzym nhưng không phát hiện được biến thể bằng kỹ thuật xét nghiệm thông thường. Điều này có thể do biến thể nằm ở vùng điều hòa hoặc intron sâu - những vị trí khó nhận diện. Vì vậy, xét nghiệm di truyền âm tính không loại trừ hoàn toàn bệnh, và bác sĩ sẽ dựa thêm vào lâm sàng cùng các xét nghiệm chuyên sâu khác để chẩn đoán.
Các xét nghiệm bổ sung khác
Ngoài các xét nghiệm chính nêu trên, bác sĩ có thể chỉ định thêm một số xét nghiệm hỗ trợ sau:
- Chẩn đoán hình ảnh (CT hoặc MRI não): Giúp phát hiện phù não, tổn thương não hoặc biến chứng thần kinh do amoniac tăng kéo dài.
- Đo hoạt độ enzym OTC: Thực hiện trên mô gan để đánh giá trực tiếp mức độ thiếu hụt enzym (ít được sử dụng do tính xâm lấn).
- Sàng lọc rối loạn chuyển hóa bẩm sinh: Áp dụng khi trẻ có nhiều biểu hiện nghi ngờ nhưng chưa xác định rõ nguyên nhân.
- Xét nghiệm đánh giá chức năng gan - thận: Giúp kiểm tra tình trạng toàn thân, đặc biệt trong các đợt tăng amoniac cấp tính.
Những xét nghiệm này không phải lúc nào cũng cần thiết, nhưng có vai trò quan trọng trong việc hỗ trợ chẩn đoán và hoàn thiện bức tranh lâm sàng của trẻ.
Hướng điều trị bệnh thiếu hụt ornithine transcarbamylase (OTC)
Điều trị thiếu hụt OTC cần được tiến hành ngay khi trẻ có dấu hiệu tăng amoniac nhằm giảm độc tính lên não và ngăn ngừa biến chứng nguy hiểm. Phác đồ điều trị thường bao gồm hai giai đoạn: xử trí cấp tính trong các đợt tăng amoniac và điều trị duy trì lâu dài để phòng ngừa tái phát.
1. Điều trị cấp cứu khi amoniac tăng cao
Mục tiêu chính của giai đoạn này là nhanh chóng hạ nồng độ amoniac trong máu để bảo vệ não bộ và ngăn ngừa các biến chứng nguy hiểm như co giật, phù não hoặc hôn mê. Khi trẻ bước vào đợt cấp, việc điều trị cần được tiến hành ngay và theo dõi liên tục tại cơ sở y tế có chuyên môn về rối loạn chuyển hóa. Các biện pháp cấp cứu bao gồm:
1.1. Lọc máu cấp cứu
Lọc máu cấp cứu là biện pháp nhanh và hiệu quả nhất để hạ nồng độ amoniac trong máu khi trẻ ở tình trạng nặng, đặc biệt khi đã có dấu hiệu rối loạn ý thức, co giật hoặc hôn mê. Phương pháp này giúp loại bỏ trực tiếp amoniac và các chất độc chuyển hóa ra khỏi cơ thể trong thời gian ngắn, từ đó giảm nguy cơ phù não và tổn thương thần kinh không hồi phục. Quyết định lọc máu sẽ do bác sĩ chuyên khoa hồi sức - thận nhân tạo cân nhắc dựa trên nồng độ amoniac, tình trạng lâm sàng và điều kiện của từng bệnh nhân.
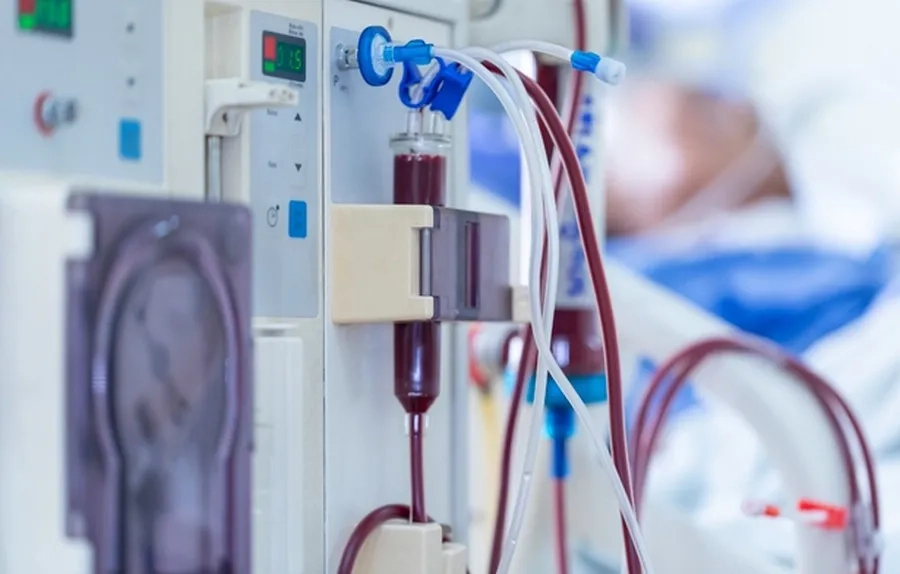
Lọc máu cấp cứu là biện pháp nhanh và hiệu quả nhất để hạ nồng độ amoniac trong máu khi trẻ ở tình trạng nặng
1.2. Sử dụng thuốc gắn kết amoniac
Thuốc gắn kết amoniac (như sodium benzoate, sodium phenylbutyrate…) có tác dụng “chuyển hướng” đường thải nitrogen, giúp cơ thể loại bỏ bớt nitrogen qua những con đường khác ngoài chu trình ure vốn đang bị rối loạn. Nhờ đó, lượng amoniac sinh ra sẽ giảm xuống. Các thuốc này thường được dùng phối hợp với những biện pháp cấp cứu khác, vừa trong giai đoạn cấp vừa có thể được duy trì lâu dài ở một số trường hợp theo chỉ định của bác sĩ chuyên khoa chuyển hóa.
1.3. Truyền dịch glucose và lipid
Trong đợt cấp, trẻ thường được truyền glucose và lipid đường tĩnh mạch để cung cấp đủ năng lượng, nhằm hạn chế cơ thể phải “đốt” chính protein của mình để tạo năng lượng. Quá trình phân giải protein nội sinh sẽ làm tăng sinh amoniac, nên việc bổ sung năng lượng đầy đủ là rất quan trọng. Nhờ đó, cơ thể được “bảo vệ” khỏi tình trạng dị hóa quá mức, góp phần kiểm soát tốt hơn nồng độ amoniac trong máu.
1.4. Bổ sung arginine
Arginine là một trong các axit amin tham gia trực tiếp vào chu trình ure. Ở bệnh nhân thiếu hụt OTC, bổ sung arginine có thể giúp cải thiện hoạt động của các bước còn lại trong chu trình, hỗ trợ chuyển hóa nitrogen và gián tiếp giúp giảm amoniac.
Việc dùng arginine cần được bác sĩ chỉ định dựa trên xét nghiệm và tình trạng cụ thể của từng trẻ, vì liều lượng và thời điểm sử dụng phải được cân nhắc kỹ lưỡng.
1.5. Điều chỉnh toan - kiềm và điện giải
Tăng amoniac thường đi kèm với rối loạn toan - kiềm và mất cân bằng điện giải, ảnh hưởng đến hoạt động của tim, não và các cơ quan khác. Do đó, trong quá trình điều trị cấp cứu, bác sĩ sẽ liên tục theo dõi khí máu, natri, kali, clor và các chỉ số liên quan để kịp thời điều chỉnh.
Việc duy trì môi trường nội môi (cân bằng hóa học bên trong cơ thể) ổn định giúp cơ thể đáp ứng tốt hơn với các biện pháp điều trị, đồng thời giảm nguy cơ suy đa cơ quan trong những trường hợp nặng.
2. Điều trị duy trì lâu dài
Sau khi kiểm soát được đợt cấp, trẻ cần được điều trị duy trì để giữ nồng độ amoniac ổn định và giảm nguy cơ tái phát. Giai đoạn này rất quan trọng, vì giúp trẻ phát triển tốt hơn về thể chất và trí tuệ, đồng thời phòng tránh các biến chứng thần kinh lâu dài. Phác đồ điều trị duy trì sẽ được cá nhân hóa cho từng trẻ nhưng thường bao gồm các hướng sau:
2.1. Chế độ ăn kiểm soát protein
Protein - không thể thiếu, nhưng cũng không thể quá nhiều. Trẻ thiếu hụt OTC cần đủ đạm để lớn khỏe, nhưng vượt quá ngưỡng chuyển hóa, đạm lại trở thành nguồn sinh amoniac. Vì vậy, kiểm soát lượng protein là trọng tâm số một của chế độ ăn lâu dài. Việc chia nhỏ bữa, lựa chọn nguồn đạm chất lượng cao và tuân thủ hướng dẫn của chuyên gia dinh dưỡng giúp giảm gánh nặng lên chu trình ure và ổn định amoniac máu. Đây là chiến lược lâu dài nhằm phòng ngừa tái phát các đợt tăng amoniac cấp.
2.2. Sử dụng thuốc gắn kết nitrogen lâu dài
Một số trẻ cần dùng thuốc gắn kết nitrogen như sodium phenylbutyrate hoặc glycerol phenylbutyrate để hỗ trợ thải bớt nitrogen qua các con đường khác thay vì chu trình ure. Các thuốc này giúp giảm lượng amoniac được tạo ra, từ đó duy trì sự ổn định chuyển hóa. Việc sử dụng thuốc cần được theo dõi chặt chẽ về liều lượng, hiệu quả và tác dụng phụ.
2.3. Bổ sung arginine hoặc citrulline
Arginine và citrulline là những chất đóng vai trò quan trọng trong chu trình ure. Bổ sung hai chất này giúp tăng cường khả năng chuyển hóa nitrogen còn lại của cơ thể khi enzym OTC bị thiếu hụt. Bác sĩ sẽ dựa vào xét nghiệm axit amin và tình trạng lâm sàng của trẻ để quyết định loại và liều bổ sung phù hợp.
2.4. Theo dõi amoniac và các chỉ số chuyển hóa định kỳ
Việc kiểm tra nồng độ amoniac máu, điện giải, axit amin và các chỉ số chuyển hóa khác theo định kỳ giúp phát hiện sớm nguy cơ mất ổn định chuyển hóa. Nhờ đó, bác sĩ có thể điều chỉnh chế độ ăn, thuốc hoặc hướng dẫn cha mẹ cách xử trí kịp thời, ngăn ngừa tình trạng amoniac tăng trở lại.
2.5. Tránh các yếu tố kích phát
Cha mẹ cần hiểu rõ những yếu tố có thể làm amoniac tăng như nhịn ăn, ăn quá nhiều đạm đột ngột, nhiễm trùng, sốt kéo dài hoặc sử dụng thuốc gây tăng amoniac (ví dụ: valproate, topiramate). Việc chủ động phòng tránh, nhận biết sớm và xử trí ban đầu đúng cách sẽ giúp hạn chế nguy cơ xuất hiện các đợt cấp.
2.6. Tư vấn dinh dưỡng và phục hồi chức năng
Trẻ mắc thiếu hụt OTC có thể gặp vấn đề về tăng trưởng, phát triển trí tuệ hoặc vận động, đặc biệt nếu đã từng trải qua các đợt tăng amoniac nặng. Vì vậy, hỗ trợ phục hồi chức năng sớm và tư vấn dinh dưỡng phù hợp giúp trẻ cải thiện thể chất, trí tuệ và chất lượng sống lâu dài.
3. Ghép gan ở những trường hợp nặng
Ghép gan được xem là phương pháp điều trị mang tính triệt để nhất đối với thiếu hụt ornithine transcarbamylase (OTC), đặc biệt ở những trẻ có thể bệnh nặng hoặc liên tục tái phát các đợt tăng amoniac dù đã được điều trị nội khoa tối ưu.
Ghép gan giúp thay thế gan bệnh bằng gan khỏe mạnh có khả năng sản xuất đầy đủ enzym OTC, từ đó khôi phục hoạt động của chu trình ure và ổn định quá trình chuyển hóa nitrogen. Nhờ vậy, trẻ có thể phòng ngừa được các đợt tăng amoniac nguy hiểm về sau. Ghép gan thường được chỉ định khi:
- Trẻ bị dạng sơ sinh nặng, amoniac tăng cao ngay từ những ngày đầu đời và khó kiểm soát.
- Trẻ lớn nhưng liên tục tái phát các đợt tăng amoniac dù tuân thủ chế độ ăn và thuốc gắn kết nitrogen.
- Trẻ có dấu hiệu tổn thương não tái diễn, ảnh hưởng đến phát triển trí tuệ và vận động.
- Gia đình mong muốn lựa chọn giải pháp điều trị lâu dài và ổn định.
Cách phòng ngừa bệnh thiếu hụt OTC hiệu quả
Thiếu hụt ornithine transcarbamylase (OTC) là bệnh di truyền liên kết nhiễm sắc thể X, vì vậy không thể phòng ngừa hoàn toàn. Tuy nhiên, gia đình vẫn có thể giảm thiểu nguy cơ trẻ mắc bệnh hoặc hạn chế mức độ nặng của bệnh thông qua các biện pháp dự phòng và theo dõi chủ động. Một số cách phòng ngừa hiệu quả bao gồm:
1. Tư vấn di truyền cho gia đình có tiền sử bệnh
Ở những gia đình đã từng có người mắc thiếu hụt OTC hoặc các rối loạn chu trình ure, tư vấn di truyền là bước quan trọng hàng đầu. Bác sĩ sẽ đánh giá nguy cơ di truyền dựa trên phả hệ, xác định khả năng cha hoặc mẹ mang gen bệnh, từ đó giúp gia đình hiểu rõ nguy cơ truyền bệnh cho con. Tư vấn di truyền cũng hỗ trợ cha mẹ chuẩn bị tâm lý, đưa ra quyết định phù hợp trước và trong quá trình mang thai.
2. Xét nghiệm người mang gen
Phụ nữ thuộc gia đình có tiền sử thiếu hụt OTC nên làm xét nghiệm mang gen (carrier testing) để xác định liệu họ có mang biến thể gen OTC hay không. Kết quả xét nghiệm giúp:
- Dự đoán nguy cơ sinh con mắc bệnh hoặc mang gen bệnh.
- Lập kế hoạch sàng lọc trước sinh phù hợp.
- Theo dõi chặt chẽ thai kỳ và trẻ sau sinh.
- Xét nghiệm người mang gen là biện pháp quan trọng giúp hạn chế các trường hợp khởi phát nặng ở trẻ sau sinh.

Phụ nữ có tiền sử gia đình mắc thiếu hụt OTC nên làm xét nghiệm mang gen để đánh giá nguy cơ di truyền cho con
3. Chẩn đoán trước sinh cho thai nhi có nguy cơ cao
Nếu người mẹ được xác định mang biến thể gen OTC, thai nhi sẽ được xem là thuộc nhóm nguy cơ cao và cần được sàng lọc trước sinh để đánh giá tình trạng di truyền. Bác sĩ có thể chỉ định hai phương pháp chính là sinh thiết gai nhau (CVS) từ tuần 10 - 14 và chọc ối từ tuần 15 - 20 nhằm kiểm tra xem thai có mang biến thể gen hay không.
Kết quả chẩn đoán trước sinh giúp gia đình hiểu rõ tình trạng của thai nhi, chuẩn bị kế hoạch chăm sóc sau sinh hoặc đưa ra quyết định phù hợp theo tư vấn của bác sĩ sản - di truyền. Đây là bước quan trọng trong việc giảm nguy cơ khởi phát bệnh nặng ngay sau sinh và hỗ trợ theo dõi thai kỳ một cách chủ động hơn.
4. Theo dõi sát trẻ ngay sau sinh nếu thuộc nhóm nguy cơ
Trẻ sinh ra từ mẹ mang biến thể gen OTC hoặc có tiền sử gia đình mắc rối loạn chu trình ure cần được theo dõi đặc biệt trong những giờ và ngày đầu đời. Đây là giai đoạn nguy cơ cao nhất vì các triệu chứng có thể khởi phát rất sớm sau khi trẻ bắt đầu bú và chuyển hóa protein từ sữa. Bác sĩ sẽ:
- Theo dõi sát các dấu hiệu ban đầu như bú kém, bỏ bú, ngủ li bì, quấy khóc bất thường hoặc nôn ói.
- Xét nghiệm amoniac máu sớm, ngay cả khi trẻ chưa xuất hiện triệu chứng rõ ràng, nhằm phát hiện tình trạng tăng amoniac trong giai đoạn rất sớm.
- Kiểm tra đường huyết, điện giải và khí máu, giúp đánh giá toàn trạng và loại trừ các nguyên nhân nguy hiểm khác.
- Phát hiện sớm bất kỳ biểu hiện nào bất thường cho phép bác sĩ can thiệp kịp thời, giảm đáng kể nguy cơ tổn thương não hoặc biến chứng nặng.
5. Xây dựng chế độ dinh dưỡng và lối sống phù hợp
Dinh dưỡng đóng vai trò quan trọng trong việc kiểm soát amoniac và phòng ngừa các đợt tăng độc tính ở trẻ thiếu hụt OTC hoặc người mang gen bệnh. Một chế độ ăn hợp lý giúp cơ thể duy trì chuyển hóa ổn định và giảm nguy cơ quá tải nitrogen. Các nguyên tắc quan trọng bao gồm:
- Kiểm soát lượng protein: Đảm bảo đủ cho nhu cầu phát triển nhưng không vượt quá khả năng chuyển hóa của cơ thể. Nên chia protein đều trong ngày, tránh ăn quá nhiều đạm trong một bữa.
- Đảm bảo đủ năng lượng từ carbohydrate và chất béo, giúp hạn chế cơ thể phải phân giải protein - yếu tố làm tăng amoniac.
- Tránh nhịn ăn hoặc bỏ bữa, đặc biệt khi trẻ ốm, sốt hoặc hoạt động nhiều. Nhịn ăn kéo dài là yếu tố kích phát có thể khiến amoniac tăng nhanh.
- Tập trung vào nguồn đạm chất lượng cao, như sữa, thịt trắng, cá… theo hướng dẫn của chuyên gia dinh dưỡng.
- Giữ cơ thể khỏe mạnh và tránh nhiễm trùng, vì nhiễm trùng có thể kích hoạt quá trình dị hóa mạnh, làm tăng amoniac.
Khi nào cha mẹ cần đưa trẻ đi khám ngay?
Thiếu hụt ornithine transcarbamylase (OTC) có thể tiến triển rất nhanh, đặc biệt ở trẻ sơ sinh. Vì vậy, cha mẹ cần nắm rõ những dấu hiệu cảnh báo để đưa trẻ đi khám hoặc cấp cứu kịp thời. Việc can thiệp sớm có thể giúp ngăn ngừa tổn thương não không hồi phục và giảm nguy cơ tử vong. Phụ huynh đưa trẻ đi khám ngay khi xuất hiện các dấu hiệu sau:
- Bú kém, bỏ bú hoặc ngủ li bì bất thường, khó đánh thức.
- Nôn ói liên tục, đặc biệt sau khi bú hoặc khi trẻ không có biểu hiện bệnh lý tiêu hóa khác.
- Thở nhanh, thở gấp hoặc khó thở, trẻ quấy khóc bất thường.
- Lơ mơ, giảm phản ứng, ít cử động, ít tương tác hơn bình thường.
- Co giật, run giật hoặc thay đổi ý thức, dù chỉ trong thời gian ngắn.
- Đau đầu dữ dội (thường gặp ở trẻ lớn), kèm nôn hoặc lú lẫn.
- Trẻ đang ốm, sốt hoặc nhiễm trùng và đột nhiên yếu, mệt nhiều, biểu hiện khác mọi ngày.
- Có dấu hiệu mất nước hoặc nhịn ăn quá lâu, làm tăng nguy cơ bùng phát tăng amoniac.
Đối với trẻ thuộc nhóm nguy cơ cao (con của người mẹ mang biến thể gen OTC), bất kỳ biểu hiện bất thường nào cũng cần được kiểm tra càng sớm càng tốt. Trong nhiều trường hợp, xét nghiệm amoniac máu khẩn cấp là chìa khóa giúp phát hiện và xử trí kịp thời.
Kết luận
Thiếu hụt ornithine transcarbamylase (OTC) là một rối loạn chuyển hóa bẩm sinh nguy hiểm, có thể khởi phát rất sớm và tiến triển nhanh nếu không được nhận biết kịp thời. Việc nắm rõ nguyên nhân, dấu hiệu đặc trưng ở từng giai đoạn và các biến chứng tiềm ẩn giúp cha mẹ chủ động hơn trong việc theo dõi và bảo vệ trẻ. Chẩn đoán sớm thông qua xét nghiệm amoniac, xét nghiệm di truyền cùng các đánh giá chuyển hóa chuyên sâu đóng vai trò quyết định trong việc giảm nguy cơ tổn thương não và cải thiện tiên lượng lâu dài.
Bên cạnh điều trị cấp cứu, trẻ cần được chăm sóc duy trì bằng chế độ ăn kiểm soát protein, dùng thuốc theo chỉ định và theo dõi định kỳ để phòng ngừa các đợt tăng amoniac tái phát. Những gia đình có tiền sử bệnh cũng nên thực hiện tư vấn và sàng lọc di truyền để giảm thiểu nguy cơ cho các thế hệ sau.
Nếu cha mẹ cần được tư vấn chuyên sâu hơn về thiếu hụt ornithine transcarbamylase (OTC) hoặc các rối loạn chuyển hóa bẩm sinh khác, Bệnh viện Đại học Phenikaa là địa chỉ uy tín để thăm khám và đánh giá. Với đội ngũ bác sĩ giàu kinh nghiệm trong lĩnh vực Di truyền và hệ thống xét nghiệm chuyên sâu đạt chuẩn, bệnh viện luôn sẵn sàng đồng hành cùng gia đình trong quá trình chẩn đoán, điều trị và theo dõi lâu dài. Cha mẹ hãy liên hệ hotline 1900 886648 để được tư vấn chi tiết và đặt lịch thăm khám cùng bác sĩ chuyên khoa.