Barrett thực quản được xem là tổn thương tiền ung thư nếu không được phát hiện và điều trị kịp thời. Nội dung bài viết dưới đây sẽ giúp bạn hiểu rõ hơn về tình trạng này, dấu hiệu nhận biết, nguyên nhân và những cách điều trị phổ biến nhất hiện nay.
Barrett thực quản là gì?
Barrett thực quản còn gọi là gì? Tình trạng này còn có tên gọi khác là chuyển sản Barrett (Barrett's metaplasia) hoặc chuyển sản tuyến ở thực quản (Intestinal metaplasia of the esophagus). Đây đều là thuật ngữ chỉ tình trạng trong đó các tế bào lót bình thường ở phần dưới của thực quản (ống dẫn thức ăn nối từ miệng đến dạ dày) bị thay thế bằng loại tế bào, giống với tế bào ruột. Sự thay đổi này thường là hậu quả của trào ngược dạ dày thực quản (GERD) kéo dài. Axit dạ dày trào ngược liên tục, gây tổn thương niêm mạc thực quản.
Các chuyên gia y tế xem đây là tổn thương tiền ung thư biểu mô tuyến (adenocarcinoma). Đây là dạng ung thư nguy hiểm và khó điều trị nếu phát hiện muộn.
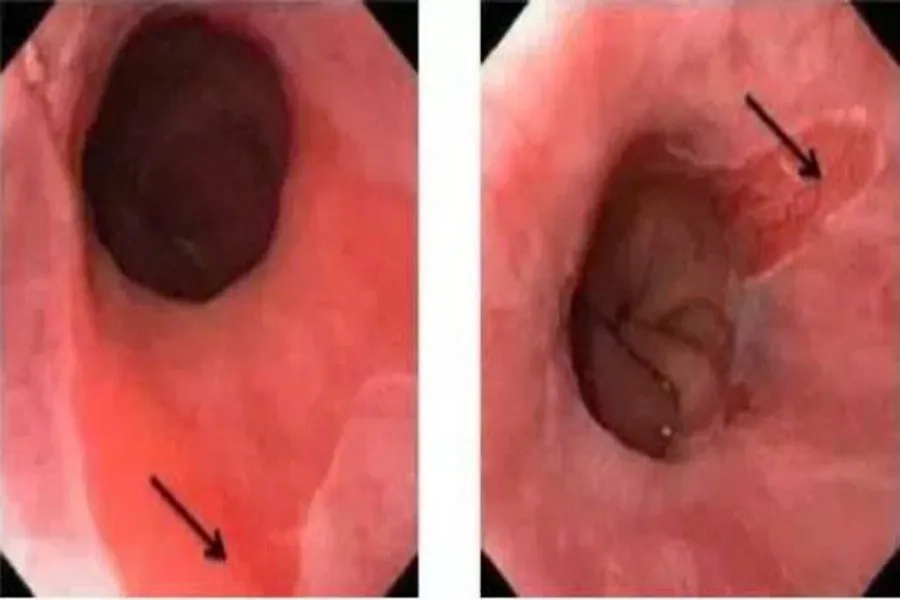
Hình ảnh nội soi Barrett thực quản
Nguyên nhân gây Barrett thực quản
Tại Việt Nam, tỷ lệ mắc Barrett thực quản ở nam giới cao gấp 3 lần nữ giới, chủ yếu tập trung ở độ tuổi 45-65. Phần lớn các trường hợp Barrett thực quản bắt nguồn từ bệnh trào ngược dạ dày – thực quản (GERD). Khi acid từ dạ dày thường xuyên trào ngược lên thực quản, lớp niêm mạc tại khu vực này liên tục bị kích ứng và tổn thương. Lâu dần, các tế bào lót trong thực quản có thể biến đổi cấu trúc thành loại tế bào khác giống với mô ruột, gây nên hiện tượng gọi là Barrett thực quản.
Ước tính khoảng 10–15% các bệnh nhân trào ngược mạn tính tiến triển thành Barrett thực quản, chủ yếu do không kiểm soát tốt triệu chứng hoặc bỏ qua điều trị trong thời gian dài.
Các yếu tố làm tăng nguy cơ mắc Barrett thực quản
Ngoài nguyên nhân chính là GERD, một số yếu tố khác cũng được chứng minh làm gia tăng đáng kể nguy cơ mắc Barrett thực quản, bao gồm:
- Nam giới trên 50 tuổi: Bệnh phổ biến hơn ở nam giới, đặc biệt trong độ tuổi trung niên trở lên.
- Hút thuốc lá và uống rượu: Đây là hai thói quen làm tăng mức độ tổn thương niêm mạc thực quản và thúc đẩy tiến triển bệnh lý.
- Béo phì, đặc biệt là béo bụng: Mỡ nội tạng làm tăng áp lực ổ bụng, từ đó thúc đẩy trào ngược dạ dày, dẫn đến kích hoạt sự thay đổi niêm mạc thực quản.
- Tiền sử gia đình mắc Barrett hoặc ung thư thực quản: Di truyền đóng vai trò nhất định trong cơ chế phát triển bệnh.
- Chế độ ăn nhiều chất béo: Người ăn nhiều thực phẩm chứa chất béo xấu, chiên rán khiến cơ thắt dưới thực quản mở ra, dễ gây nên hiện tượng trào ngược dạ dày.
- Thói quen ăn tối muộn, nằm ngay sau khi ăn: Làm tăng nguy cơ gây GERD.
Trào ngược dạ dày - thực quản (GERD) không được kiểm soát dẫn đến thực quản Barrett
Triệu chứng của Barrett thực quản
Thực tế, Barrett thực quản thường không gây ra triệu chứng đặc hiệu. Tuy nhiên, một số dấu hiệu dưới đây có thể cảnh báo bạn đang gặp tổn thương niêm mạc thực quản và cần được kiểm tra chuyên sâu:
1. Ợ nóng kéo dài và thường xuyên
Cảm giác nóng rát sau xương ức, lan lên cổ họng là dấu hiệu Barrett thực quản phổ biến nhất. Tình trạng này xảy ra khi axit dạ dày trào ngược lên thực quản, gây kích ứng niêm mạc.
2. Trào ngược axit (acid reflux)
Trào ngược là hiện tượng dịch vị dạ dày, đôi khi kèm cả thức ăn, chảy ngược lên thực quản, gây cảm giác chua hoặc đắng miệng. Tình trạng trào ngược kéo dài là nguyên nhân hàng đầu làm tổn thương lớp lót thực quản, dẫn đến biến đổi tế bào và hình thành Barrett.
3. Cảm giác nuốt vướng hoặc đau khi nuốt
Người bệnh có cảm giác khó nuốt hoặc đau nhẹ khi nuốt, đặc biệt là khi ăn thức ăn khô, cứng. Điều này có thể do viêm mạn tính hoặc xơ hóa niêm mạc gây hẹp thực quản dưới.

Cảm giác nuốt vướng, đau khi nuốt, ợ hơi, ợ nóng là biểu hiện của bệnh lý về dạ dày - thực quản
4. Đau ngực không rõ nguyên nhân
Bệnh nhân cảm thấy đau âm ỉ hoặc nhói ở vùng ngực giữa - vị trí trùng với thực quản. Cơn đau này thường không liên quan đến tim mạch, nhưng dễ bị nhầm lẫn với triệu chứng của bệnh tim, khiến người bệnh chủ quan hoặc điều trị sai hướng.
5. Ho khan, khàn tiếng hoặc đau họng kéo dài
Khi dịch acid trào ngược thường xuyên có thể kích thích vùng hầu họng, thanh quản và khí quản. Hậu quả là người bệnh có thể gặp ho mạn tính, khàn tiếng buổi sáng hoặc đau họng kéo dài.
6. Không có triệu chứng
Khoảng 25–40% các trường hợp Barrett thực quản không gây triệu chứng rõ ràng hoặc biểu hiện nhẹ, dễ bị bỏ qua. Đây là lý do vì sao nội soi tiêu hóa định kỳ là cách duy nhất để phát hiện sớm, nhất là ở những người có tiền sử GERD, trên 50 tuổi, béo phì hoặc hút thuốc lâu năm.
Phương pháp chẩn đoán Barrett thực quản
Barrett thực quản là tổn thương tiền ung thư cần được chẩn đoán chính xác và kịp thời để theo dõi hoặc điều trị sớm, tránh nguy cơ tiến triển thành ung thư biểu mô tuyến thực quản. Tuy nhiên, vì bệnh không có triệu chứng đặc hiệu, nên việc chẩn đoán phụ thuộc chủ yếu vào kỹ thuật nội soi và mô bệnh học.
Dưới đây là các phương pháp chẩn đoán hiện đại và chính xác nhất hiện nay:
1. Nội soi thực quản – dạ dày
Đây là phương pháp quan trọng và bắt buộc trong chẩn đoán Barrett thực quản. Qua nội soi, bác sĩ sẽ trực tiếp quan sát lớp niêm mạc thực quản dưới. Đây là nơi tiếp giáp giữa thực quản và dạ dày.
Dấu hiệu nội soi nghi ngờ Barrett bao gồm:
- Vùng chuyển tiếp niêm mạc bị thay đổi màu sắc (từ hồng nhạt sang hồng cam hoặc đỏ nhung).
- Xuất hiện mô dạng “nhung mao” lấn lên niêm mạc thực quản.
Hiện nay, nhiều cơ sở y tế hiện đại sử dụng nội soi phóng đại hoặc nhuộm màu NBI (Narrow Band Imaging) để giúp phát hiện những vùng niêm mạc bất thường rõ nét hơn, hỗ trợ sinh thiết chính xác.
2. Sinh thiết mô thực quản và xét nghiệm mô bệnh học
Sau khi quan sát tổn thương qua nội soi, bác sĩ sẽ thực hiện lấy mẫu mô nhỏ tại vùng nghi ngờ Barrett để tiến hành sinh thiết. Kết quả sinh thiết giúp xác định sự thay đổi biểu mô vảy thành biểu mô trụ (giống biểu mô ruột). Ngoài ra còn giúp phát hiện tình trạng loạn sản – mức độ bất thường của tế bào để đánh giá nguy cơ tiến triển thành ung thư:
- Không loạn sản: Tổn thương chưa có nguy cơ ung thư rõ rệt.
- Loạn sản độ thấp (low-grade): Có nguy cơ, cần theo dõi sát.
- Loạn sản độ cao (high-grade): Nguy cơ cao, cần điều trị tích cực.
3. Các xét nghiệm bổ sung khác
Trong một số trường hợp bác sĩ có thể chỉ định thực hiện thêm các xét nghiệm bổ sung khác, bao gồm:
- Đo pH thực quản 24 giờ: Đánh giá mức độ trào ngược acid – nguyên nhân hàng đầu gây Barrett.
- Chụp X-quang thực quản có uống thuốc cản quang: Giúp phát hiện hẹp hoặc biến dạng thực quản.
- Xét nghiệm gen: Nhằm đánh giá đột biến liên quan đến nguy cơ ung thư.
Phương pháp điều trị Barrett thực quản
Bác sĩ sẽ chỉ định phác đồ điều trị Barrett thực quản dựa trên mức độ biến đổi tế bào trong lớp niêm mạc thực quản cũng như tình trạng sức khỏe tổng thể của người bệnh. Dưới đây là hướng tiếp cận điều trị tương ứng với từng giai đoạn tiến triển:
1. Trường hợp không có loạn sản
Khi sinh thiết cho thấy không có biểu hiện loạn sản, người bệnh sẽ được theo dõi định kỳ bằng nội soi tiêu hóa. Lần kiểm tra tiếp theo thường được khuyến nghị sau 12 tháng. Nếu không phát hiện bất thường mới, lịch theo dõi sẽ giãn ra từ 2 - 3 năm/ lần.
Điều trị GERD là chìa khóa kiểm soát bệnh. Bác sĩ sẽ chỉ định:
- Sử dụng thuốc ức chế acid.
- Thay đổi lối sống: Cần điều chỉnh chế độ ăn uống lành mạnh, tránh thực phẩm kích thích trào ngược, kiểm soát cân nặng.
- Phẫu thuật hoặc can thiệp nội soi có thể được cân nhắc nếu có thoát vị hoành hoặc cơ vòng thực quản dưới suy yếu, gây trào ngược nặng.
2. Trường hợp loạn sản mức độ thấp
Loạn sản nhẹ là giai đoạn sớm của biến đổi tiền ung thư, đòi hỏi theo dõi sát và điều trị chủ động: Ưu tiên điều trị triệt để qua nội soi: EMR, ESD hoặc điều trị Argon plasma, trong trường hợp không thể điều trị triệt để thì theo dõi sát nội soi 6 tháng - 12 tháng/ lần.
Nếu kết quả sinh thiết được xác nhận và có nguy cơ tiến triển, các phương pháp can thiệp sẽ được khuyến nghị, bao gồm:
- EMR - Kỹ thuật cắt bỏ niêm mạc qua nội soi: Giúp loại bỏ các vùng mô bất thường, đồng thời xác định chính xác mức độ loạn sản.
- RFA - Đốt sóng cao tần: Sử dụng năng lượng nhiệt để phá hủy lớp tế bào bị biến đổi sau khi đã cắt bỏ tổn thương.
- Liệu pháp áp lạnh (Cryotherapy): Áp dụng khí lạnh hoặc dung dịch làm lạnh trực tiếp lên vùng tổn thương để phá hủy tế bào bệnh lý thông qua chu kỳ đóng băng – tan băng liên tục.
Nếu có viêm thực quản rõ rệt, bác sĩ sẽ điều trị kháng acid trong 3-4 tháng. Sau đó mới nội soi lại để đánh giá chính xác.
Tham khảo thêm:
- Co thắt thực quản: Dấu Hiệu, Triệu Chứng, Nguyên Nhân Và Điều Trị
- Loét dạ dày tá tràng: Dấu Hiệu, Triệu Chứng, Nguyên Nhân Và Điều Trị
3. Trường hợp loạn sản mức độ cao
Đây là giai đoạn có nguy cơ tiến triển thành ung thư thực quản rất cao. Vì vậy cần can thiệp ngay bằng các biện pháp điều trị tích cực, bao gồm:
Cắt niêm mạc nội soi (EMR, ESD được ưu tiên điều trị triệt để) kết hợp đốt RFA.
Bác sĩ chỉ định phẫu thuật cắt đoạn thực quản khi tổn thương lan rộng, không thể xử lý triệt để qua nội soi hoặc có nghi ngờ ung thư xâm lấn. Bác sĩ sẽ loại bỏ phần thực quản bị ảnh hưởng và nối phần còn lại với dạ dày để khôi phục chức năng tiêu hóa.
Phẫu thuật nội soi cắt đoạn thực quản được chỉ định trong những trường hợp ung thư xâm lấn không còn chỉ định điều trị qua nội soi
Biện pháp phòng ngừa Barrett thực quản
Bệnh thực quản Barrett là hậu quả của tình trạng trào ngược axit mạn tính kéo dài không được kiểm soát đúng cách. Do đó, việc phòng ngừa hiệu quả cần bắt đầu từ giai đoạn sớm, tập trung vào kiểm soát nguyên nhân nền và xây dựng lối sống lành mạnh.
1. Phòng ngừa trào ngược dạ dày thực quản
Hầu hết các trường hợp Barrett thực quản đều khởi phát từ bệnh trào ngược dạ dày thực quản kéo dài. Vì vậy, kiểm soát tốt bệnh lý này là yếu tố tiên quyết trong phòng ngừa Barrett:
- Tuân thủ điều trị bằng thuốc: Sử dụng các thuốc ức chế bơm proton (PPI) theo đúng chỉ định của bác sĩ, không tự ý ngưng thuốc khi chưa có hướng dẫn chuyên môn.
- Không bỏ dở liệu trình điều trị: Điều trị GERD là quá trình lâu dài, nếu ngắt quãng hoặc điều trị không đầy đủ, tình trạng viêm thực quản có thể tái phát và gây biến đổi tế bào.
- Nội soi kiểm tra định kỳ nếu có triệu chứng kéo dài hoặc thuộc nhóm nguy cơ cao như: Người béo phì, trên 50 tuổi, hút thuốc lá, tiền sử gia đình có ung thư thực quản,…
2. Chế độ ăn uống và lối sống lành mạnh
Thói quen sinh hoạt đóng vai trò rất lớn trong việc phòng ngừa tổn thương thực quản. Việc điều chỉnh lối sống không chỉ giúp giảm nguy cơ mắc thực quản Barrett, mà còn hỗ trợ hiệu quả trong điều trị GERD. Bạn nên:
- Hạn chế thực phẩm kích thích trào ngược: Tránh thức ăn chiên rán, nhiều dầu mỡ, chocolate, bạc hà, cà phê, đồ uống có ga hoặc có cồn.
- Ăn uống điều độ: Không ăn quá no, không nằm ngay sau ăn, chia nhỏ bữa và ăn chậm nhai kỹ.
- Kiểm soát cân nặng: Béo phì, đặc biệt là béo bụng, làm tăng áp lực ổ bụng và dễ gây trào ngược.
- Bỏ thuốc lá và rượu bia: Những chất này làm suy yếu cơ vòng thực quản dưới - nguyên nhân chính gây trào ngược.
- Tăng cường vận động thể chất: Tập thể dục nhẹ nhàng giúp cải thiện tiêu hóa, giảm stress, từ đó góp phần phòng ngừa trào ngược dạ dày thực quản.

Người mắc trào ngược dạ dày - thực quản nên hạn chế ăn đồ chiên rán nhiều dầu mỡ
Kết luận
Barrett thực quản là một tình trạng tổn thương mạn tính có thể dẫn đến ung thư thực quản nếu không được phát hiện và can thiệp kịp thời. Tuy nhiên, với sự tiến bộ của y học hiện đại và việc chủ động theo dõi sức khỏe tiêu hóa, người bệnh hoàn toàn có thể kiểm soát tốt và ngăn chặn các biến chứng nguy hiểm.
Nếu bạn đang gặp phải các triệu chứng như ợ nóng, trào ngược kéo dài, nuốt nghẹn hay đau tức vùng ngực, đừng chần chừ mà hãy đến ngay Trung tâm Tiêu hóa – Bệnh viện Đại học Phenikaa để được thăm khám chuyên sâu. Trung tâm hội tụ đội ngũ chuyên gia Tiêu hóa hàng đầu, cùng hệ thống thiết bị hiện đại hàng đầu phục vụ chẩn đoán và điều trị hiệu quả. Liên hệ ngay hotline để được tư vấn: 1900 886648.