Bệnh Beta Thalassemia là một dạng rối loạn huyết sắc tố di truyền, xảy ra khi cơ thể không sản xuất đủ chuỗi beta-globin (thành phần quan trọng của hemoglobin). Đây là một trong những thể bệnh tan máu bẩm sinh phổ biến và có thể gây thiếu máu mạn tính, ảnh hưởng nghiêm trọng đến sự phát triển, chất lượng sống và tuổi thọ của người bệnh nếu không được chẩn đoán và điều trị kịp thời. Bài viết dưới đây, cùng tìm hiểu chi tiết về mức độ nguy hiểm cũng như phương pháp điều trị bệnh hiệu quả.
Bệnh Beta thalassemia là gì?
Thalassemia thể beta là một rối loạn di truyền, xảy ra khi gen HBB (gen beta-globin) trên nhiễm sắc thể số 11 bị đột biến, làm ảnh hưởng đến quá trình tổng hợp chuỗi beta-globin (thành phần quan trọng của hemoglobin trong hồng cầu). Sự thiếu hụt hoặc bất thường của chuỗi beta khiến hemoglobin không được hình thành đầy đủ, dẫn đến thiếu máu mạn tính, hồng cầu dễ bị phá huỷ và suy giảm chức năng vận chuyển oxy.
Bệnh được di truyền theo kiểu lặn trên nhiễm sắc thể thường. Nếu chỉ một người mang gen, con sẽ khỏe mạnh hoặc chỉ mang gen như bố/mẹ. Tuỳ thuộc vào mức độ đột biến, beta-thalassemia có thể biểu hiện ở thể nhẹ, trung bình hoặc nặng. Trong đó, thể nặng thường khởi phát sớm và cần truyền máu định kỳ để duy trì sự sống.
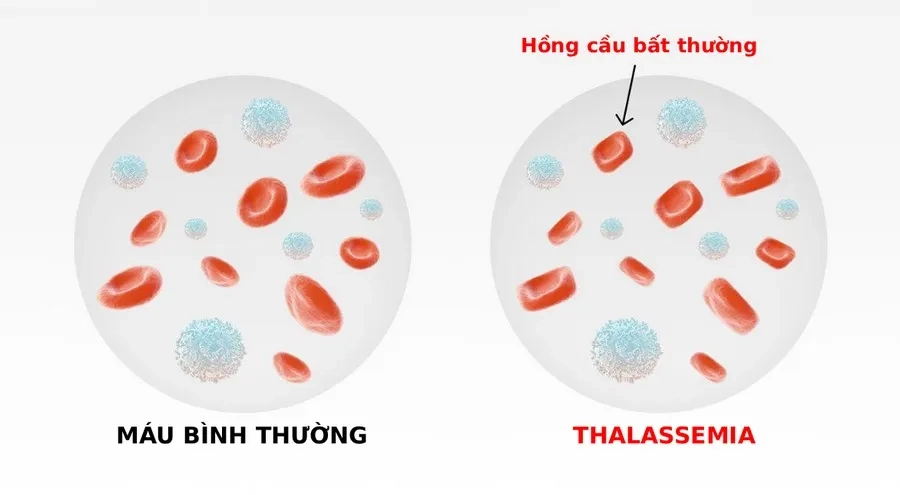
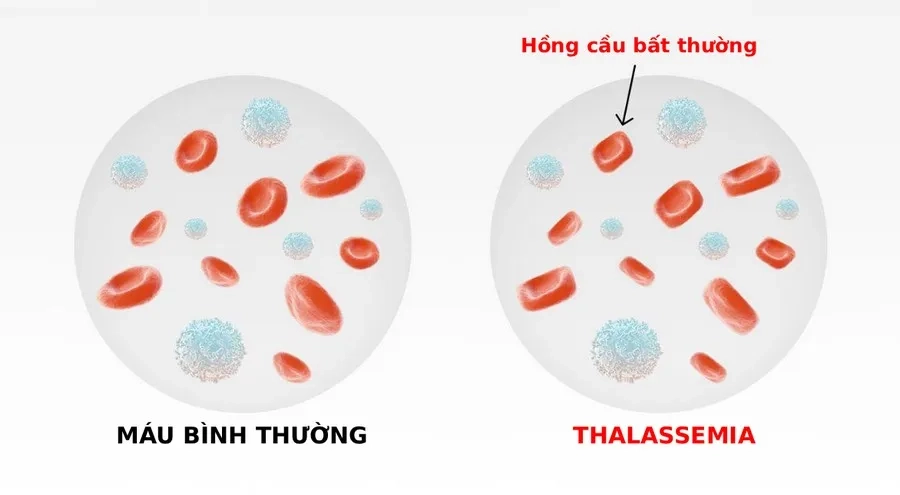
Bệnh tan máu bẩm sinh khiến hemoglobin không được tổng hợp đủ, làm hồng cầu kém bền, dễ bị phá hủy, gây thiếu máu mạn tính
Các thể bệnh beta thalassemia
Người mắc beta-thalassemia được chia thành ba thể: nhẹ (minor/trait), trung bình (intermedia) và nặng (major), dựa theo mức độ mất cân bằng giữa các chuỗi globin, tình trạng thiếu máu, cũng như các biểu hiện lâm sàng lúc khởi phát. Hiện đã phát hiện hơn 200 dạng đột biến khác nhau trên gen beta-globin liên quan đến bệnh lý này, bao gồm: các đột biến không biểu hiện rõ (silent β), các đột biến nhẹ làm giảm một phần việc tạo chuỗi beta-globin (β+), và những đột biến nghiêm trọng gây ngừng hoàn toàn quá trình tổng hợp chuỗi này (β0):
1. Beta-thalassemia ở thể nhẹ (minor/trait hoặc người lành mang gen bệnh – carrier)
Thể bệnh này thường là kết quả của tình trạng dị hợp tử một đột biến trên gen HBB. Đa phần người mang thể này không có triệu chứng rõ rệt, nhưng các chỉ số huyết học như MCV và MCH thường giảm, dẫn đến hồng cầu nhỏ và nhược sắc. Tình trạng này thường được phát hiện tình cờ trong các đợt xét nghiệm máu định kỳ, hoặc trong quá trình sàng lọc tiền hôn nhân, tiền thai sản. Khi cơ thể bước vào giai đoạn cần tăng sản xuất máu như trong thời kỳ kinh nguyệt, thai kỳ, phẫu thuật hoặc mất máu, người mang gen bệnh có thể xuất hiện cảm giác mệt mỏi, da nhợt nhạt – các dấu hiệu rất dễ bị nhầm lẫn với thiếu máu do thiếu sắt. Một số cá nhân hoàn toàn không có biểu hiện huyết học bất thường – được gọi là thể im lặng (silent carrier).
2. Beta-thalassemia thể nặng (major) và trung bình (intermedia)
Thể nặng thường biểu hiện ngay từ giai đoạn sơ sinh với tình trạng thiếu máu nghiêm trọng và người bệnh phải phụ thuộc truyền máu suốt đời. Thể trung bình có biểu hiện muộn hơn với mức độ thiếu máu từ nhẹ đến vừa phải, kèm theo nhu cầu truyền máu không thường xuyên và thay đổi theo từng giai đoạn. Hai thể này thường bắt nguồn từ việc người bệnh di truyền đồng hợp tử hoặc dị hợp tử kép các đột biến trên gen HBB.
Một số yếu tố ảnh hưởng đến mức độ nghiêm trọng của bệnh bao gồm loại và mức độ đột biến gen, sự đồng thời mang gen alpha-thalassemia, cũng như sự thay đổi biểu hiện của hemoglobin sau sơ sinh. Trong các trường hợp kết hợp giữa beta-thalassemia và hemoglobin E (HbE/beta-thalassemia), bệnh lý có thể được chia thành các mức độ: nhẹ, trung bình và nặng. Trong đó, thể nặng biểu hiện tương tự như beta-thalassemia major, còn thể nhẹ và trung bình thì tương đương với beta-thalassemia intermedia.
Đối với các thể trung bình hoặc nặng, người bệnh có thể gặp tình trạng thiếu máu kéo dài ở mức vừa, gây ra nhiều hệ lụy như mệt mỏi thường xuyên, da tái nhợt, phát triển thể chất chậm và gan lách to. Nếu tình trạng thiếu máu không được kiểm soát hiệu quả, tủy xương sẽ tăng hoạt động quá mức để bù trừ, từ đó có thể dẫn đến biến dạng xương mặt và xương dài – đặc điểm điển hình ở những bệnh nhân thalassemia không được điều trị đầy đủ.
Thể bệnh | Kiểu đột biến di truyền | Đặc điểm di truyền – hóa sinh | Biểu hiện lâm sàng |
Thể nhẹ (Beta-thalassemia minor / người mang gen bệnh) | Dị hợp tử (β/β⁺ hoặc β/β⁰) | Gồm các dạng đột biến im lặng (silent β), đột biến β⁺ làm giảm tổng hợp chuỗi beta-globin, hoặc β⁰ dẫn đến mất hoàn toàn khả năng sản xuất chuỗi này; thường thấy HbA >88%, HbA2 tăng >3.5%, HbF <5% | Không có triệu chứng rõ rệt, thường phát hiện tình cờ khi làm xét nghiệm công thức máu do chỉ số MCV, MCH giảm. Người mang im lặng có thể hoàn toàn không có bất thường xét nghiệm. |
Thể trung bình (Beta-thalassemia intermedia) | Đồng hợp tử β⁺ (β⁺/β⁺) hoặc dị hợp tử phức β⁺/β⁰ | Tổng hợp beta-globin bị giảm đáng kể; HbA1 dao động từ 10–50%, HbF và/hoặc HbA2 tăng (HbF 10–50%, HbA2 >3.5%) | Bệnh biểu hiện sau 2 tuổi với mức độ thiếu máu từ nhẹ đến vừa. Có thể gặp mệt mỏi, nhợt nhạt, gan lách to, vàng da, chậm phát triển thể chất, sỏi mật, tăng đông máu. Có thể cần truyền máu định kỳ, nguy cơ biến dạng xương nếu thiếu máu kéo dài. |
Thể nặng (Beta-thalassemia major) | Đồng hợp tử β⁰ (β⁰/β⁰) hoặc dị hợp tử phức β⁰ và β⁺ nặng | Không có hoặc rất ít khả năng tạo chuỗi beta-globin; HbA1 thường ❤, HbF rất cao (70–95%), HbA2 >3.5% | Xuất hiện triệu chứng thiếu máu rõ rệt từ 6 tháng đến 2 tuổi. Phải truyền máu thường xuyên để duy trì sự sống. Triệu chứng gồm: da nhợt nhạt, chậm lớn, gan lách to, tim to, trễ dậy thì, biến dạng xương và quá tải sắt gây tổn thương gan, tim, tuyến nội tiết. |
HbE kết hợp Beta-thalassemia (HbE/β-thalassemia) | Dị hợp tử phức hợp (βE/β⁺ hoặc βE/β⁰) | Là sự kết hợp giữa gen đột biến Beta-thalassemia và Hemoglobin E; HbE chiếm 30–70%, HbF thường tăng | Biểu hiện rất đa dạng, từ không triệu chứng đến thể nặng giống Beta-thalassemia major. Tùy mức độ sản xuất beta-globin, bệnh nhân có thể gặp thiếu máu, gan lách to, chậm phát triển và các biến chứng tương tự thể trung bình hoặc thể nặng. |
Bảng phân loại các thể bệnh beta-thalassemia và đặc điểm lâm sàng
Tìm hiểu thêm:
- Xét Nghiệm Thalassemia Hết Bao Nhiêu Tiền? Ở đâu Hà Nội?
- Sinh Đôi Là Gì? Những Điều Mẹ Bầu Cần Biết Khi Mang Thai Đôi
Bệnh Beta-thalassemia có nguy hiểm không?
Bệnh tan máu bẩm sinh thalassemia thể beta là một bệnh lý huyết học nguy hiểm, đặc biệt với những trường hợp mắc thể trung bình và thể nặng. Mức độ nguy hiểm sẽ phụ thuộc vào dạng đột biến gen và khả năng tiếp cận điều trị đúng cách. Nếu không được chẩn đoán và điều trị kịp thời, bệnh có thể dẫn đến nhiều biến chứng nghiêm trọng, bao gồm:
- Thiếu máu nặng phải truyền máu định kỳ để duy trì sự sống: Người bệnh Thalassemia phải truyền máu kéo dài sẽ dễ gặp phải biến chứng lách to, khiến bệnh nhân cần cắt lách để duy trì hiệu quả điều trị. Ngoài ra, truyền máu thường xuyên cũng có thể gây ứ sắt, làm tổn thương gan, tim và các cơ quan khác nếu không được điều trị thải sắt đầy đủ.
- Biến chứng tim mạch: Viêm màng ngoài tim, rối loạn nhịp tim, đặc biệt là suy tim do quá tải thể tích và lắng đọng sắt trong cơ tim.
- Biến dạng xương đầu, mặt do tủy xương kích thích tăng sản xuất máu.
- Biến chứng hệ nội tiết, bao gồm dậy thì muộn, tiểu đường, vô sinh, suy tuyến yên do lắng đọng sắt trong tuyến nội tiết.
- Loãng xương, dị dạng cột sống, xương dài yếu và gãy.
- Áp lực tâm lý, đặc biệt ở trẻ em và thanh thiếu niên phải điều trị lâu dài, dễ mặc cảm, tự ti, ảnh hưởng tới quá trình học tập.
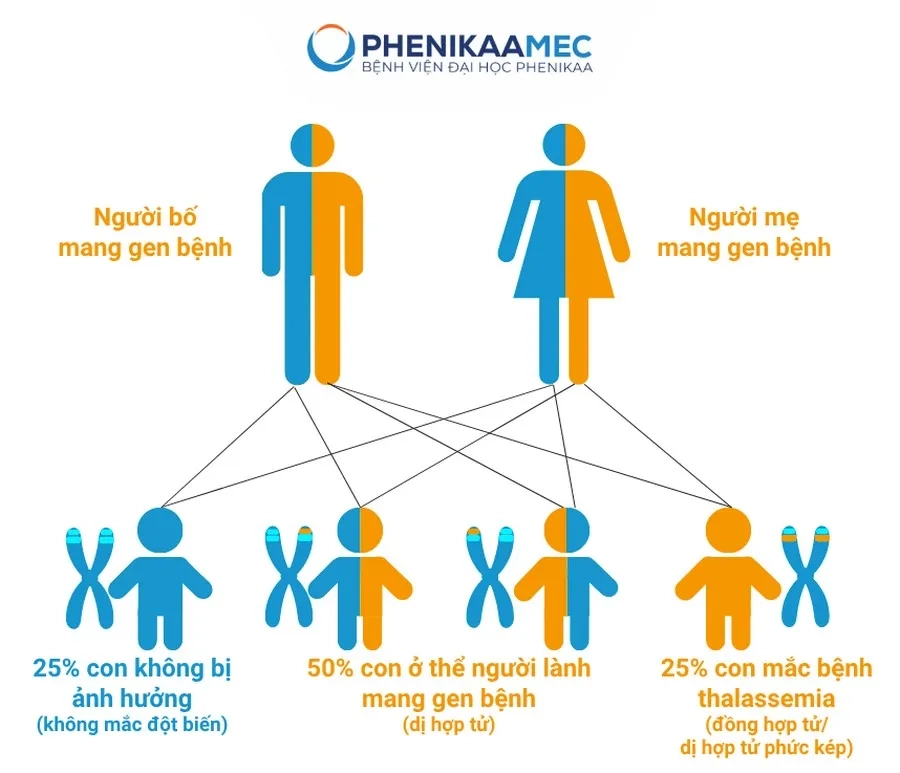
Cơ chế di truyền bệnh tan máu bẩm sinh thalassemia
Dấu hiệu nhận biết bệnh Beta-thalassemia
Đối với beta thalassemia thể nhẹ (thể ẩn), thường không có triệu chứng rõ ràng hoặc chỉ có thiếu máu nhẹ. Một số trường hợp được phát hiện tình cờ qua xét nghiệm máu tổng quát với dấu hiệu hồng cầu nhỏ, nhược sắc, dễ bị nhầm lẫn với thiếu máu thiếu sắt.
Ở thể trung bình, người bệnh có biểu hiện rõ ràng và thường khởi phát trong giai đoạn đầu đời, bao gồm: Da xanh xao, khó thở, dễ mệt mỏi khi hoạt động, hay cáu kỉnh, kém tập trung, dễ nhiễm trùng, phát triển chậm về thể chất, bụng lồi do gan và lách to, da và củng mạc mắt vàng. Ban đầu, các dấu hiệu có thể mờ nhạt và dễ bị bỏ qua. Tuy nhiên, nếu không được phát hiện và theo dõi kịp thời, bệnh có thể tiến triển nặng dần, gây ảnh hưởng lớn đến tăng trưởng, học tập và chất lượng sống của người bệnh.
Đối với các trường hợp beta thalassemia thể nặng, các triệu chứng thường sẽ điển hình hơn, bắt đầu xuất hiện vào thời điểm trẻ được khoảng 3 - 6 tháng tuổi. Các dấu hiệu bao gồm:
- Biểu hiện do thiếu máu mạn tính: Da xanh, niêm mạc nhợt, mệt mỏi, bú kém, chậm tăng cân, khó thở, tim đập nhanh.
- Biểu hiện của tan máu: Vàng da và vàng mắt nhẹ (do tăng bilirubin gián tiếp), nước tiểu sẫm màu, lách to, gan to.
- Biểu hiện tăng sinh tạo máu của tủy xương: Biến dạng xương mặt (trán dô, gò má cao, mũi tẹt), xương sọ dày, xương dài yếu dễ gãy.
- Tổn thương cơ quan: Suy tuyến dinh dục làm dậy thì muộn, suy giảm chức năng sinh dục, đái tháo đường, suy tim, xơ gan, suy gan.
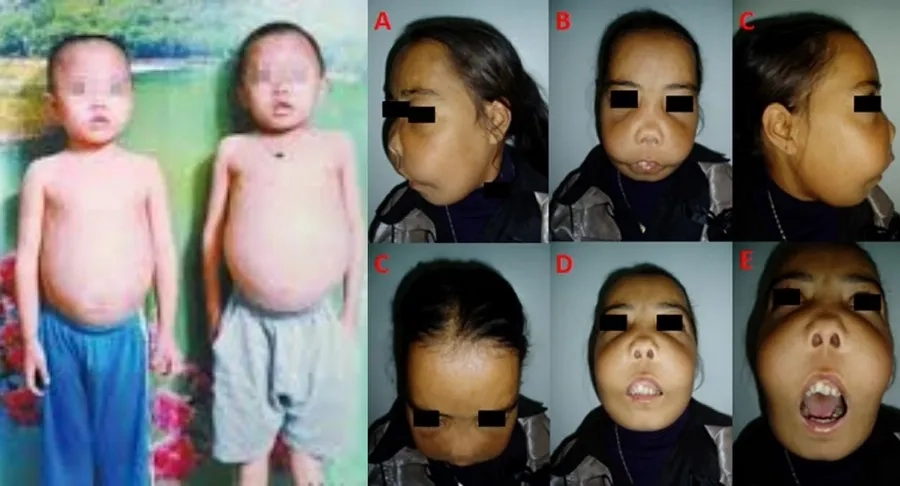
Trẻ mắc bệnh tan máu bẩm sinh có biểu hiện: Mũi tẹt, da xanh xao, xương mặt biến dạng, bụng to do gan lách to
Phương pháp chẩn đoán Beta-thalassemia là gì?
Các phương pháp chẩn đoán bệnh bao gồm:
- Xét nghiệm công thức máu: Đây là bước đầu quan trọng giúp phát hiện bất thường về hồng cầu. Người mắc bệnh tan máu bẩm sinh thể beta thường có biểu hiện hồng cầu nhỏ, nhược sắc, thể hiện qua chỉ số MCV (thể tích hồng cầu trung bình) < 85 fl và MCH (lượng hemoglobin trung bình trong hồng cầu) < 28 pg. Trong khi đó, số lượng hồng cầu có thể bình thường hoặc tăng nhẹ.
- Phết máu ngoại vi: Xét nghiệm này giúp quan sát hình dạng và đặc điểm hồng cầu dưới kính hiển vi. Ở bệnh nhân Thalassemia Beta, thường thấy hồng cầu nhỏ, nhược sắc, hình dạng không đều, có thể có hồng cầu hình bia hoặc giọt nước.
- Điện di huyết sắc tố: Nhằm xác định thành phần các loại hemoglobin trong máu. Kết quả thường cho thấy HbA giảm, HbF và HbA2 tăng.
- Xét nghiệm gen: Đây là xét nghiệm quan trọng, giúp xác định chính xác loại đột biến gây bệnh beta-thalassemia.

Ths.BS Nguyễn Ngọc Dũng Trung tâm Y học bào thai, Bệnh viện Đại học Phenikaa tư vấn cho người bệnh
Đối với người trưởng thành, đặc biệt là các cặp vợ chồng chuẩn bị sinh con, việc xét nghiệm sàng lọc tiền hôn nhân hoặc tiền thai kỳ là rất cần thiết để phát hiện tình trạng mang gen bệnh cũng như xác định nguy cơ di truyền gen bệnh cho thế hệ sau. Trong thai kỳ, nếu bác sĩ nghi ngờ thai nhi có nguy cơ cao mắc thalassemia, gia đình có thể được tư vấn thực hiện các kỹ thuật chẩn đoán trước sinh, bao gồm:
- Sinh thiết gai nhau: Thường thực hiện ở tuần thai thứ 11 - 14, lấy mẫu tế bào từ gai nhau để phân tích đột biến bệnh thalassemia ở thai nhi.
- Chọc ối: Áp dụng từ tuần thứ 16 của thai kỳ, lấy mẫu dịch ối để xét nghiệm gen bệnh.
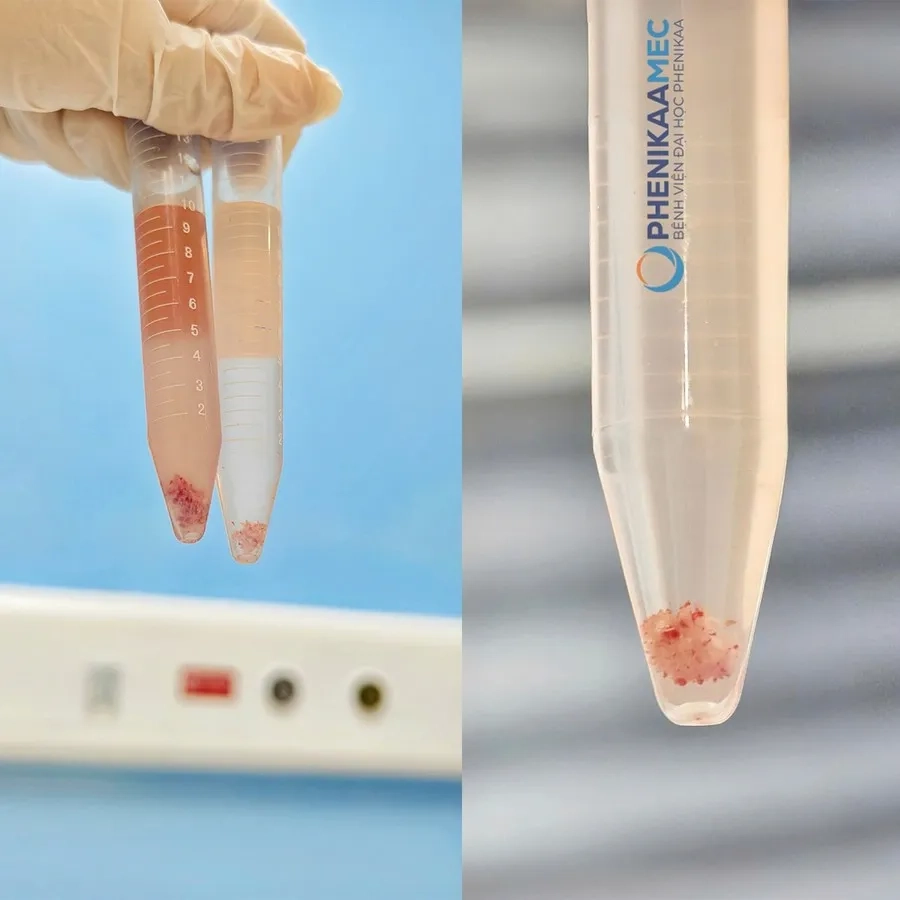
Mẫu gai nhau sinh thiết tại Trung tâm Y học bào thai được gửi tới Trung tâm Di truyền để chẩn đoán gen bệnh tan máu bẩm sinh
Phác đồ điều trị bệnh thalassemia thể beta
Điều trị beta-thalassemia nhằm mục tiêu duy trì lượng hemoglobin ổn định, phòng ngừa biến chứng do thiếu máu và ứ sắt, nâng cao chất lượng sống cho người bệnh. Phác đồ điều trị tùy theo mức độ bệnh, trong đó thể nặng cần điều trị tích cực và lâu dài.
- Truyền máu định kỳ: Là phương pháp điều trị nền tảng đối với beta-thalassemia thể nặng. Truyền hồng cầu giúp cung cấp đủ hemoglobin, ngăn chặn tình trạng thiếu máu nghiêm trọng và ức chế tủy xương tăng sinh quá mức. Về tần suất và lưu lượng máu truyền có thể thay đổi tuỳ vào từng trạng bệnh của từng người bệnh.
- Thải sắt: Với những người bệnh truyền máu thường xuyên, có thể dẫn đến tình trạng sắt dư thừa tích tụ trong cơ thể, gây tổn thương gan, tim và các tuyến nội tiết. Do đó, thải sắt là bước quan trọng để ngăn ngừa các biến chứng nghiêm trọng ảnh hưởng đến sức khoẻ.
- Cắt lách: Đối với những người bệnh tan máu nặng hoặc trung bình phải truyền máu trong thời gian dài, lách thường to. Dựa vào tình trạng thực tế, bác sĩ có thể cân nhắc phẫu thuật cắt lách nhằm giảm tần suất truyền máu và cải thiện chất lượng sống cho người bệnh.
- Ghép tế bào gốc: Đây là phương pháp điều trị duy nhất có khả năng chữa khỏi bệnh, đặc biệt nếu thực hiện sớm ở trẻ nhỏ. Nguồn tế bào gốc thường lấy từ anh, chị, em ruột tương thích HLA. Tuy nhiên, nhược điểm của phương pháp này là nguồn tế bào gốc khan hiếm, chi phí cao và chỉ phù hợp với người bệnh bị ứ sắt nặng.
Chăm sóc và điều trị tại nhà cho người bệnh beta-thalassemia
Điều trị beta-thalassemia không chỉ ở bệnh viện. Bạn cũng cần chăm sóc đúng cách tại nhà. Điều này giúp hồi phục nhanh hơn, giảm biến chứng và nâng cao chất lượng sống. Dưới đây là những nguyên tắc quan trọng trong chăm sóc người bệnh beta-thalassemia tại nhà:
- Tuân thủ theo phác đồ điều trị, bao gồm việc truyền máu, sử dụng thuốc thải sắt và chế độ dinh dưỡng hợp lý. Người bệnh tuyệt đối không tự ý ngưng sử dụng thuốc hoặc điều chỉnh liều lượng khi chưa có sự đồng ý của bác sĩ chuyên khoa.
- Xây dựng chế độ ăn uống phù hợp, cân đối để hỗ trợ tạo máu và tăng cường sức đề kháng. Ngoài ra, người bệnh cần chú ý hạn chế thực phẩm giàu sắt (nội tạng, thịt đỏ, hải sản,..), không tự ý bổ sung vitamin C liều cao (trừ khi có chỉ định của bác sĩ) vì có thể gây tăng hấp thu sắt. Đặc biệt, với những người bệnh beta-thalassemia cần uống nhiều nước, hỗ trợ cơ thể đào thải sắt dư thừa và duy trì hoạt động các cơ quan.
- Tập thể dục thường xuyên để tăng cường sức khoẻ tổng thể, cải thiện thể trạng và nâng cao chất lượng cuộc sống. Một số bài tập phù hợp cho người bệnh beta-thalassemia bao gồm: đi bộ, đạp xe, tập yoga,...
- Người bệnh beta-thalassemia nên tránh các hoạt động thể lực quá sức hoặc các môn thể thao mang tính đối kháng cao, dễ gây kiệt sức hoặc chấn thương.
- Người bệnh và người chăm sóc cần theo dõi sức khỏe thường xuyên, bao gồm việc ghi chép lại các triệu chứng hàng ngày, kiểm tra huyết áp, theo dõi màu sắc da, mắt, mức độ mệt mỏi,... Nếu xuất hiện bất kỳ dấu hiệu bất thường nào như sốt, mệt nhiều, khó thở, đau bụng, vàng da, nước tiểu sẫm màu, cần liên hệ ngay với bác sĩ điều trị để được đánh giá kịp thời.
- Về mặt tinh thần, việc duy trì kết nối cảm xúc với người thân, bạn bè sẽ giúp người bệnh cảm thấy được đồng hành, giảm lo lắng.
Kết luận
Beta thalassemia là một bệnh lý huyết học di truyền nguy hiểm, có thể ảnh hưởng nghiêm trọng đến sức khỏe và chất lượng sống nếu không được phát hiện và điều trị kịp thời. Tuy nhiên, nếu hiểu biết đúng và can thiệp y khoa phù hợp, từ chẩn đoán sớm, điều trị theo phác đồ, đến tư vấn di truyền, người bệnh có thể sống ổn định và chủ động phòng ngừa biến chứng cho thế hệ sau.
Nếu bạn hoặc người thân nghi ngờ mang gen thalassemia, đang trong quá trình chuẩn bị sinh con hoặc cần theo dõi, điều trị lâu dài, hãy đến Bệnh viện Đại học Phenikaa (PhenikaaMec) để nhận được sự tư vấn, sàng lọc và quản lý bệnh toàn diện từ đội ngũ bác sĩ chuyên khoa huyết học và di truyền giàu kinh nghiệm. Hãy gọi ngay hotline 1900 886648 để được tư vấn miễn phí từ chuyên gia di truyền hàng đầu