Hội chứng Edwards (Trisomy 18) là một rối loạn di truyền biểu hiện từ giai đoạn thai nhi, gây ảnh hưởng nghiêm trọng đến sự phát triển thể chất và trí tuệ của trẻ. Bài viết dưới đây sẽ giúp bạn hiểu rõ hội chứng Edwards là bệnh gì, nguyên nhân, dấu hiệu nhận biết và biện pháp phòng tránh tốt nhất hiện nay.
Hội chứng Edwards là gì?
Hội chứng Edwards (Trisomy 18) là rối loạn di truyền phổ biến, xảy ra khi bộ nhiễm sắc thể (NST) xuất hiện thêm một NST số 18. Tần suất mắc hội chứng này ước tính vào khoảng 1/5.000 trẻ sơ sinh. Tần suất mắc hội chứng Edwards ở thai nhi cao hơn, khoảng 4,1/10.000 ca mang thai (bao gồm sảy thai, thai chết lưu và trẻ sinh sống). Tình trạng này ảnh hưởng nghiêm trọng đến khả năng sống sót của trẻ. Thực tế, đa số thai nhi mắc Edwards tử vong trước hoặc ngay sau sinh. Chỉ 5-10% trẻ có thể sống qua năm đầu đời.
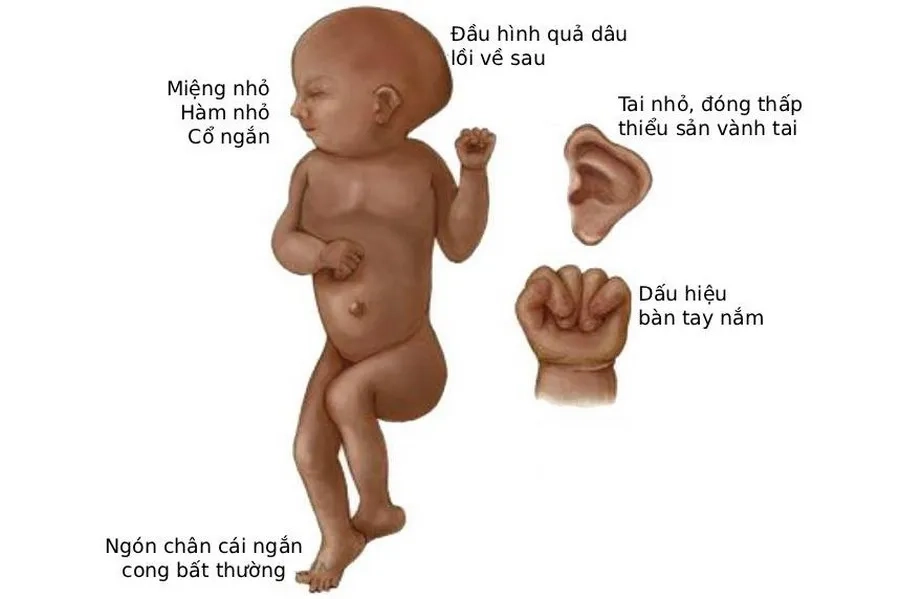
Hội chứng Edwards là rối loạn di truyền phổ biến khiến trẻ sinh ra bị đa dị tật: não nhỏ, tay chân biến dạng, dị tật tim, thiểu năng trí tuệ,...
Một số dạng của hội chứng Edwards
Hội chứng Edwards được chia làm 3 thể phổ biến như sau:
1. Thể hoàn toàn (Full Trisomy 18)
Đây là thể phổ biến nhất, chiếm khoảng 95% các trường hợp. Trong thể này, tất cả các tế bào của cơ thể có ba bản sao của NST số 18 thay vì hai bản sao bình thường.
- Cơ chế di truyền: Xảy ra do lỗi phân bào không phân ly (nondisjunction) trong quá trình hình thành giao tử (trứng hoặc tinh trùng), dẫn đến thừa một NST 18 trong toàn bộ tế bào.
- Biểu hiện lâm sàng: Các triệu chứng nghiêm trọng, bao gồm chậm phát triển trong tử cung, dị tật tim bẩm sinh (như thông liên thất, thông liên nhĩ), dị tật sọ mặt (môi hở, hàm nhỏ), bàn tay nắm chặt với ngón trỏ đè ngón giữa, và nhiều dị tật khác. Tiên lượng kém, phần lớn thai nhi mắc Edwards thể hoàn toàn không thể sống đến lúc chào đời, phần lớn trẻ sơ sinh không sống quá một năm.
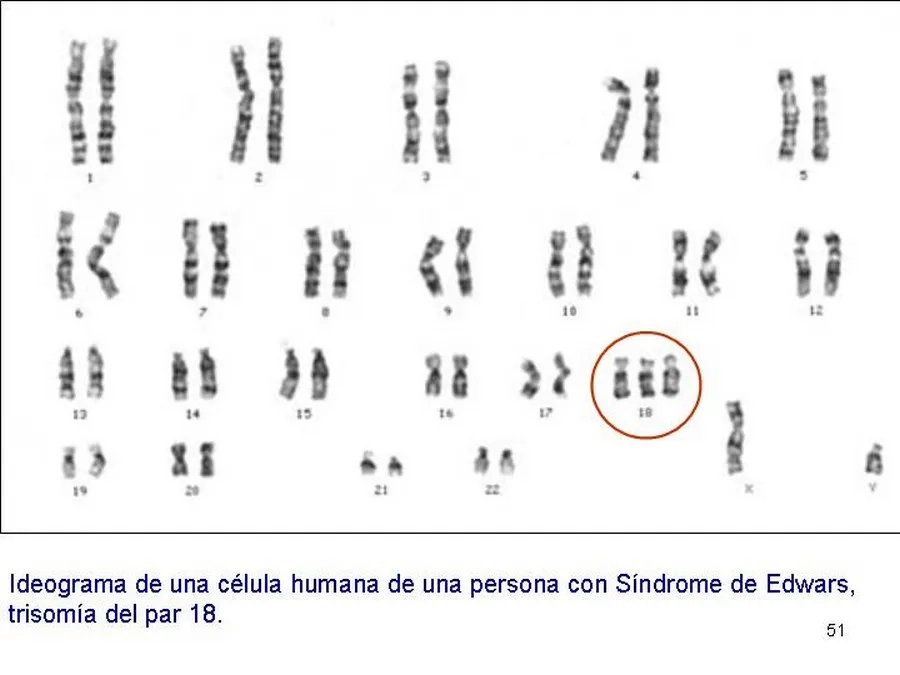
Hình ảnh phân tích công thức NST tế bào có thêm NST 18
2. Thể khảm (Mosaic Trisomy 18)
Thể này chiếm khoảng 2-5% các trường hợp. Trong thể khảm, chỉ một số tế bào có ba bản sao NST 18, trong khi các tế bào khác có số NST bình thường.
- Cơ chế di truyền: Lỗi không phân ly xảy ra sau khi thụ tinh, dẫn đến một số dòng tế bào bất thường. Tỷ lệ tế bào bất thường quyết định mức độ nghiêm trọng của triệu chứng.
- Biểu hiện lâm sàng: Biểu hiện lâm sàng: Triệu chứng thường nhẹ hơn thể hoàn toàn. Mức độ nghiêm trọng phụ thuộc vào tỷ lệ tế bào bị ảnh hưởng. Một số trẻ có thể sống lâu hơn, thậm chí vài năm, nhưng vẫn có các dị tật bẩm sinh như chậm phát triển, dị tật tim, hoặc các vấn đề về vận động và nhận thức. Tiên lượng thay đổi tùy theo mức độ khảm.
3. Thể một phần (Partial Trisomy 18), bao gồm Thể chuyển đoạn (Translocation Trisomy 18)
Đây là thể rất hiếm, chiếm dưới 1% các trường hợp. Trong thể này, một phần của NST 18 bị dư thừa, thường do chuyển đoạn hoặc đột biến di truyền.
- Cơ chế di truyền: Có thể do đột biến di truyền tự phát hoặc di truyền từ cha mẹ mang chuyển đoạn cân bằng (balanced translocation). Nếu cha mẹ mang chuyển đoạn cân bằng, nguy cơ tái phát ở lần mang thai sau cao hơn.
- Biểu hiện lâm sàng: Triệu chứng phụ thuộc vào đoạn NST bị thừa. Có thể bao gồm các dị tật nhẹ hơn, như chậm phát triển, dị tật nhẹ ở mặt hoặc chi, nhưng đôi khi vẫn nghiêm trọng nếu đoạn thừa chứa các gen quan trọng. Nếu vùng chuyển đoạn hoặc lặp đoạn chiếm phần lớn cành dài NST 18, biểu hiện có thể tương tự như thể hoàn toàn, với các dị tật nghiêm trọng.
Tìm hiểu thêm:
- Bệnh Tan Máu Bẩm Sinh Thalassemia Là Bệnh Gì?
- Bệnh Down: Dấu Hiệu Triệu Chứng, Nguyên Nhân Và Điều Trị
Nguyên nhân hội chứng Edwards
Trong cơ thể người bình thường tồn tại 23 cặp NST (NST) chứa toàn bộ thông tin di truyền từ bố và mẹ. Ở cá thể mắc hội chứng Edwards, thay vì có 2 bản sao của NST số 18, cơ thể lại xuất hiện tới 3 bản sao hoặc bị thừa 1 phần vật chất di truyền của NST 18. Chính sự dư thừa này làm rối loạn quá trình phát triển tự nhiên của thai nhi, dẫn đến nhiều dị tật bẩm sinh nghiêm trọng.
Hiện tượng thừa NST 18 thường bắt nguồn từ lỗi ngẫu nhiên trong quá trình phân chia tế bào khi tạo trứng hoặc tinh trùng, khiến các NST không phân ly như bình thường và kết hợp lại sau thụ tinh. Trường hợp thừa 1 phần NST 18 có thể do lỗi ngẫu nhiên hoặc nhận từ cha mẹ mang NST chuyển đoạn.
Các yếu tố nguy cơ không được coi là nguyên nhân, tuy nhiên có khả năng làm tăng nguy cơ xuất hiện Trisomy 18, bao gồm:
- Gia đình từng có con mắc hội chứng Edwards.
- Phụ nữ mang thai ở độ tuổi cao, đặc biệt từ 35 tuổi trở lên.
Biểu hiện hội chứng Edwards
Trẻ mắc hội chứng Edwards biểu hiện ở nhiều dị tật bẩm sinh nghiêm trọng, có thể nhận biết thông qua siêu âm trong thai kỳ hoặc quan sát các dấu hiệu lâm sàng sau khi chào đời.
1. Biểu hiện ở thai nhi
Bác sĩ có thể nghi ngờ thai nhi mắc Edwards ở quý I của thai kỳ hoặc quý II khi phát hiện các bất thường như:
1.1. Bất thường về tăng trưởng và cấu trúc cơ thể
Dị tật chi:
- Bàn tay nắm chặt: Ngón tay thứ hai và thứ năm đè lên ngón ba và bốn, không mở ra được, là dấu hiệu đặc trưng.
- Ngón chân bất thường: Ngón chân cái ngắn hoặc cong bất thường.
- Chân khoèo: Bàn chân xoay vào trong hoặc dị dạng.
Dị tật cột sống: Thường gặp là thoát vị cột sống (spina bifida) hoặc cong vẹo cột sống.
- Chậm tăng trưởng trong tử cung.
1.2. Bất thường sọ mặt
- Khe hở môi/ vòng miệng (cleft lip/palate)
- Hàm nhỏ (micrognathia): Hàm dưới phát triển kém, khiến khuôn mặt có hình dạng bất thường.
- Khoảng cách mắt bất thường: Mắt quá gần nhau (hypotelorism) hoặc bất thường về hình dạng.
- Dị tật tai: Tai thấp hoặc dị dạng (tai nhỏ, méo mó).
- Đầu hình quả dâu (strawberry-shaped head): Đầu có hình dạng bất thường do dị tật não, thường kết hợp với các bất thường thần kinh khác.
1.3. Bất thường thần kinh
- Dị dạng Dandy-Walker: Bất thường ở tiểu não, thường kèm theo giãn não thất hoặc thiếu tiểu não.
- Nang đám rối mạch mạc (choroid plexus cysts): Các nang nhỏ trong não, thường được phát hiện ở tam cá nguyệt thứ hai. Mặc dù không đặc hiệu, khi kết hợp với các dấu hiệu khác, chúng gợi ý nguy cơ Trisomy 18.
- Thoát vị não (encephalocele): Một phần não hoặc màng não lồi ra ngoài hộp sọ.
- Giãn não thất (ventriculomegaly): Não thất chứa nhiều dịch hơn bình thường.
1.4. Bất thường tim mạch
Dị tật tim bẩm sinh: Gặp ở khoảng 90% thai nhi mắc Trisomy 18. Phổ biến gồm: Thông liên thất (VSD), Thông liên nhĩ (ASD), Dị tật van tim như hẹp van động mạch phổi hoặc van động mạch chủ, Tứ chứng Fallot.
Dị dạng mạch máu: Đôi khi có bất thường ở động mạch hoặc tĩnh mạch lớn.
Tăng khoảng sáng sau gáy (increased nuchal translucency) do rối loạn bạch huyết: Đo trong giai đoạn 11 - 13 tuần 6 ngày.
1.5. Bất thường nội tạng
Thoát vị rốn (omphalocele).
- Thận đa nang hoặc bất thường thận.
- Bất thường đường tiêu hóa: Như hẹp thực quản hoặc bất thường đường ruột.
1.6. Bất thường nhau thai và dây rốn
- Dây rốn một động mạch (single umbilical artery), thay vì hai động mạch
- Nhau thai bất thường: Nhau thai nhỏ hoặc có cấu trúc bất thường.
1.7. Các dấu hiệu mềm (Soft Markers)
- Xương mũi ngắn hoặc không phát triển.
- Tăng lượng nước ối (polyhydramnios): Do thai nhi nuốt kém hoặc bất thường đường tiêu hóa.
- Giảm lượng nước ối (oligohydramnios): Trong một số trường hợp, do bất thường thận hoặc tiết niệu.
1.8. Các dấu hiệu khác
- Tư thế bất thường: Thai nhi thường ở tư thế co cứng hoặc bất thường do hạn chế vận động.
- Chuyển động thai giảm: Do chậm phát triển và các bất thường thần kinh.
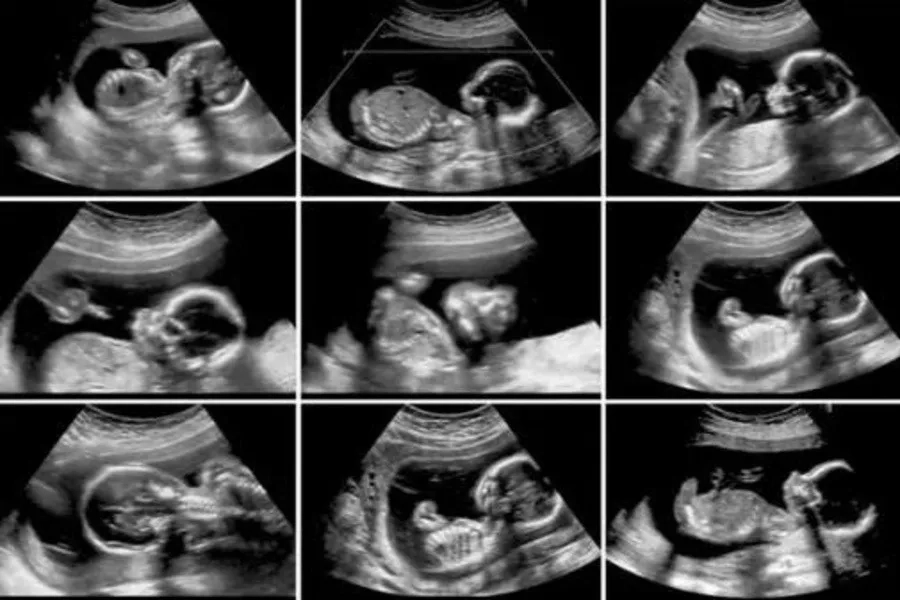
Hình ảnh siêu âm thai nhi mắc hội chứng Edwards
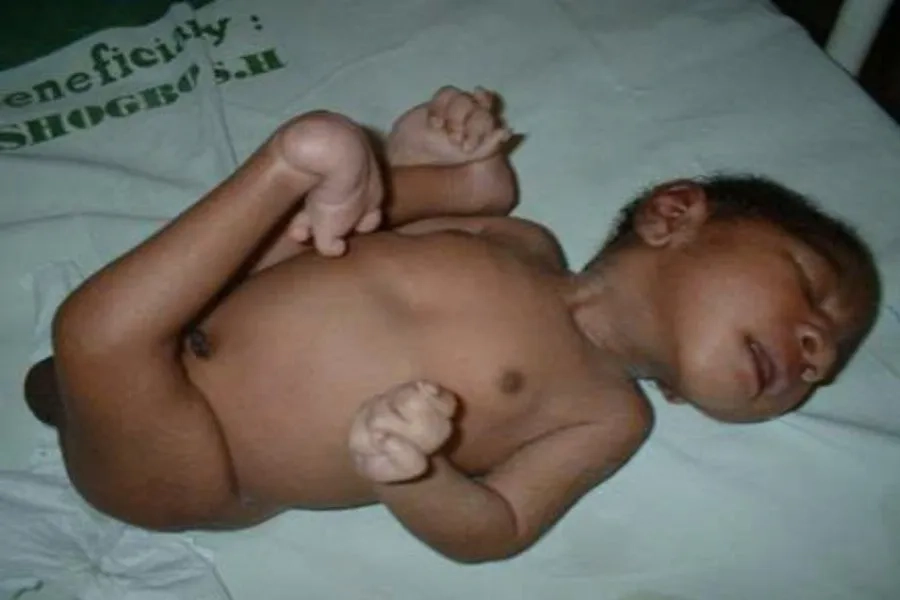
2. Biểu hiện ở trẻ sau sinh
Bạn băn khoăn biểu hiện đặc trưng nào thường gặp ở trẻ mắc hội chứng Edwards? Trẻ sơ sinh mắc hội chứng này có rất nhiều bất thường liên quan đến cấu trúc cơ thể và chức năng cơ quan:
Đặc điểm hộp sọ và khuôn mặt:
Đầu trẻ nhỏ, thái dương hẹp, chẩm nhô. Mặt hình tam giác, có thể không đối xứng, liệt mặt. Mắt nhỏ, cách xa, có thể bị đục thủy tinh thể, khuyết mống mắt, ổ mắt kém phát triển. Mũi tẹt, hẹp lỗ mũi sau. Cằm lẹm, miệng nhỏ, vòm hẹp hoặc hở vòm. Tai nhỏ, đóng thấp, thiểu sản vành tai, hướng ra sau.
Bất thường về xương:
Hiện tượng tăng trưởng xương chậm nặng nề. Người bệnh cổ ngắn, xương ức ngắn, ngực lõm. Ngoài ra còn có tình trạng khung chậu hẹp, cứng khớp, bàn tay nắm chặt, ngón chồng chéo, dính ngón, móng kém phát triển, bàn chân cong.
Đặc điểm tim mạch:
Siêu âm tim nhận thấy ống động mạch, tứ chứng Fallot, hẹp eo động mạch chủ, thiểu sản tim trái và mắc các bệnh lý van tim.
Đặc điểm hệ hô hấp:
Người bệnh phổi kém phát triển, tăng áp lực động mạch phổi sớm, có thể ngưng thở khi ngủ.
Đặc điểm tiêu hóa:
Thăm khám có thể thấy thoát vị rốn, teo thực quản kèm rò khí – thực quản, hẹp môn vị, cơ thẳng bụng phân tách.
Đặc điểm cơ quan sinh dục:
Ở bé trai có dạng tinh hoàn ẩn, dương vật nhỏ, lỗ tiểu đóng thấp. Bé gái có biểu hiện âm vật phì đại, tử cung hoặc buồng trứng dị dạng.
Đặc điểm thận và đường tiết niệu:
Thận có dạng hình móng ngựa, thiểu sản thận, ứ nước thận.
Đặc điểm hệ thần kinh trung ương:
Thăm khám phát hiện não thất đơn, dị tật Arnold – Chiari, tiểu não kém phát triển, thoát vị não – màng não, thiểu sản thể chai.
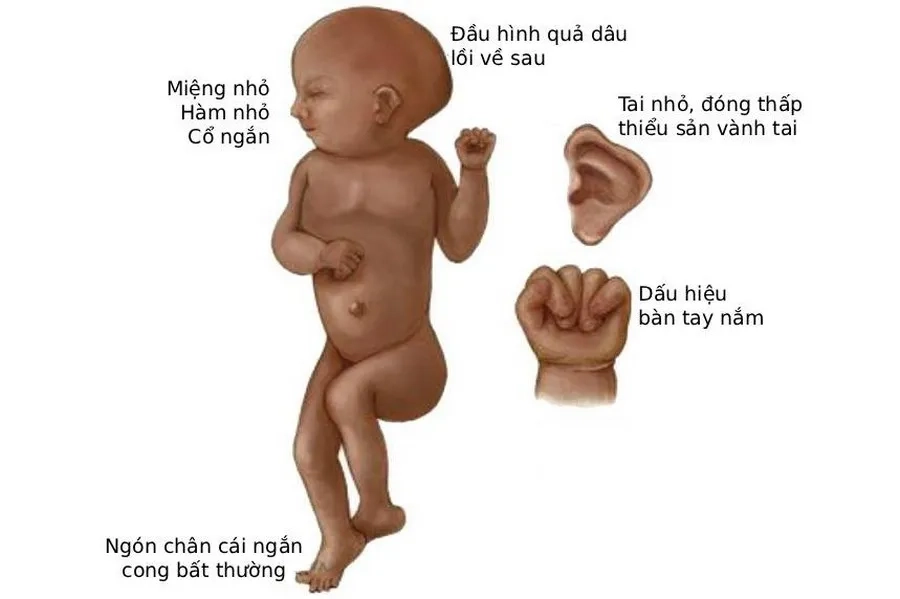
Một số đặc điểm của trẻ mắc hội chứng Edwards
Phương pháp sàng lọc và chẩn đoán hội chứng Edwards
Hiện nay, hội chứng Edwards (Trisomy 18) có thể được tầm soát và phát hiện ngay từ giai đoạn thai kỳ. Việc nhận biết sớm bất thường NST 18 giúp bác sĩ và gia đình có thời gian chuẩn bị, đưa ra quyết định và kế hoạch chăm sóc phù hợp.
1. Sàng lọc trước sinh
Sàng lọc có vai trò đánh giá nguy cơ thai nhi mắc Edwards cũng như những rối loạn NST khác. Một số phương pháp thường được áp dụng gồm: Siêu âm thai, Combined test, NIPT. Nếu kết quả cho thấy nguy cơ cao, bác sĩ sẽ tư vấn thực hiện thêm các thủ thuật chẩn đoán trước sinh chuyên sâu như sinh thiết gai nhau hoặc chọc ối.
2. Chẩn đoán trước sinh
Để xác định chính xác, hai kỹ thuật phổ biến được sử dụng là chọc ối và sinh thiết gai nhau:
- Sinh thiết gai nhau: thực hiện ở tuần thai 10 – 14, lấy mẫu mô gai nhau thai dưới hướng dẫn siêu âm để kiểm tra NST gai nhau, trả lời tình trạng của thai.
- Chọc ối: tiến hành khi thai khoảng 16 – 20 tuần, bác sĩ sử dụng kim nhỏ đưa qua thành bụng dưới hướng dẫn siêu âm để lấy dịch ối, sau đó phân tích bộ NST.
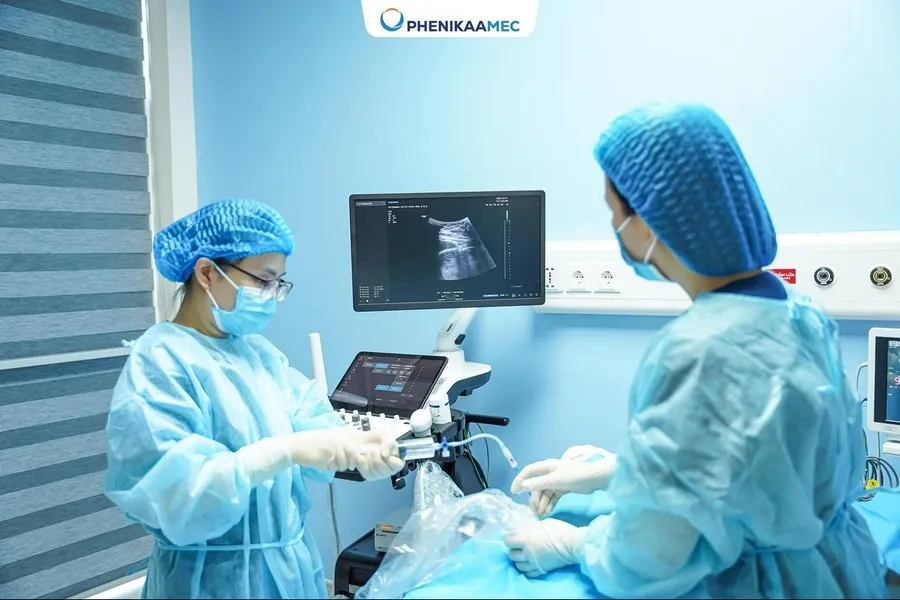
Sinh thiết gai nhau là kỹ thuật kiểm tra NST giúp phát hiện sớm bất thường
3. Chẩn đoán sau sinh
Khi trẻ chào đời có các dấu hiệu bất thường gợi ý Edwards (như bàn tay nắm chặt, tim bẩm sinh, đầu nhỏ, chậm phát triển), bác sĩ có thể chỉ định khám sơ sinh và xét nghiệm công thức NST từ máu cuống rốn hoặc máu tĩnh mạch của trẻ để xác định chính xác thể bệnh.
4. Sàng lọc phôi
Đối với những cặp vợ chồng có nguy cơ cao, đặc biệt là phụ nữ trên 35 tuổi hoặc gia đình từng có con mắc Edwards, hoặc hai vợ chồng mang NST chuyển đoạn liên quan đến NST 18, khi thực hiện hỗ trợ sinh sản có thể được tư vấn làm xét nghiệm di truyền tiền làm tổ (PGT). Phương pháp sàng lọc phôi giúp phát hiện sớm các bất thường về di truyền, từ đó giúp bác sĩ đưa ra kế hoạch lựa chọn phôi khỏe mạnh để cấy ghép.
Hội chứng Edwards có chữa được không?
Hiện tại, y học chưa có phương pháp điều trị dứt điểm hội chứng Edwards, bởi đây là rối loạn di truyền xuất phát từ quá trình phân chia tế bào và hình thành bộ NST. Sự xuất hiện thêm một NST số 18 (Trisomy 18) dẫn đến nhiều dị tật nặng nề, ảnh hưởng nghiêm trọng đến khả năng sống sót của trẻ.
Tiên lượng bệnh nhân mắc Edwards thường rất xấu. Khoảng 50% trẻ mất trong vòng 2 tuần đầu sau sinh, có đến 90% không thể sống quá 12 tháng tuổi. Ở một số trường hợp thể khảm, tuổi thọ có thể kéo dài hơn, nhưng trẻ vẫn phải đối diện với nhiều vấn đề sức khỏe trầm trọng suốt cuộc đời.
Biện pháp phòng ngừa hội chứng Edwards
Hội chứng Edwards thuộc nhóm rối loạn di truyền do bất thường phân ly NST trong quá trình tạo giao tử hoặc phát triển phôi, nên không có biện pháp nào có thể phòng ngừa tuyệt đối. Tuy nhiên, một số cách có thể giảm nguy cơ và phát hiện sớm, từ đó giúp gia đình chuẩn bị và đưa ra lựa chọn phù hợp:
- Khám sức khỏe tiền hôn nhân và trước khi mang thai: Bác sĩ sẽ thực hiện tư vấn di truyền cho các cặp vợ chồng, đặc biệt nếu gia đình từng có con mắc hội chứng Edwards hoặc bất thường NST.
- Lựa chọn thời điểm mang thai phù hợp: Nguy cơ con mắc Edwards tăng rõ rệt khi người mẹ mang thai sau 35 tuổi. Vì vậy, nên cân nhắc mang thai ở độ tuổi sinh sản tối ưu (dưới 35 tuổi).

BSCK I. Hồ Khánh Dung - Phó Giám đốc Trung tâm Y học Bào thai - Bệnh viện Đại học Phenikaa tư vấn sàng lọc trước sinh
Kết luận
Nội dung bài viết đã giúp bạn hiểu rõ Hội chứng Edwards (Trisomy 18) là gì, nguyên nhân và những biểu hiện thường gặp. Đây là rối loạn di truyền nghiêm trọng, ảnh hưởng lớn đến sự phát triển và khả năng sống sót của trẻ sơ sinh. Tuy nhiên, hội chứng này hoàn toàn có thể được nhận biết sớm thông qua các phương pháp sàng lọc và chẩn đoán trước sinh có ý nghĩa quan trọng, giúp gia đình có sự chuẩn bị tốt nhất trong quá trình mang thai. Nếu bạn đang băn khoăn tìm kiếm địa chỉ uy tín để được tư vấn và thực hiện các xét nghiệm sàng lọc trước sinh, Trung tâm Y học bào thai – Bệnh viện Đại học Phenikaa chính là lựa chọn hàng đầu. Với hệ thống trang thiết bị hiện đại, máy giải trình tự gen thế hệ mới cùng đội ngũ bác sĩ chuyên gia giàu kinh nghiệm trong lĩnh vực can thiệp bào thai, trung tâm mang đến dịch vụ chẩn đoán toàn diện, an toàn và độ chính xác cao. Trung tâm Y học bào thai - Bệnh viện Đại học Phenikaa còn là địa chỉ uy tín thực hiện thành công các ca can thiệp bào thai, chữa bệnh ngay khi còn trong bụng mẹ, giúp em bé sinh ra khỏe mạnh. Bạn hãy liên hệ ngay hotline: 1900 886648 để đặt lịch tư vấn miễn phí tại Phenikaa ngay hôm nay.